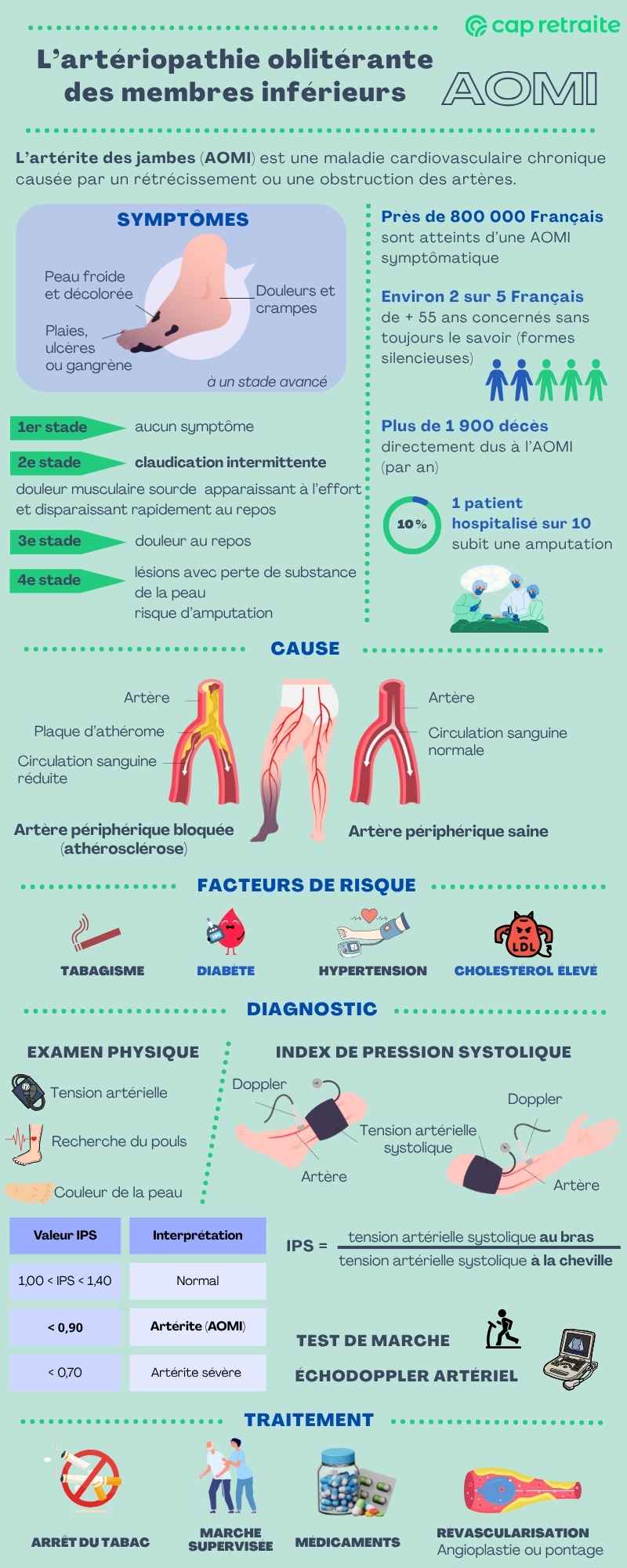
Vous ressentez des douleurs dans les jambes lorsque vous parcourez une certaine distance ? Une courte pause vous soulage ? Ce phénomène pourrait être le signe d’une artérite des jambes, ou plus précisément une artériopathie oblitérante des membres inférieurs (AOMI), une maladie cardiovasculaire invalidante. Avec une bonne prise en charge, incluant l’arrêt du tabac et des exercices de marche, vous pouvez retrouver une bonne qualité de vie.
Qu’est-ce que l’artérite ou artériopathie oblitérante des membres inférieurs (AOMI) ?
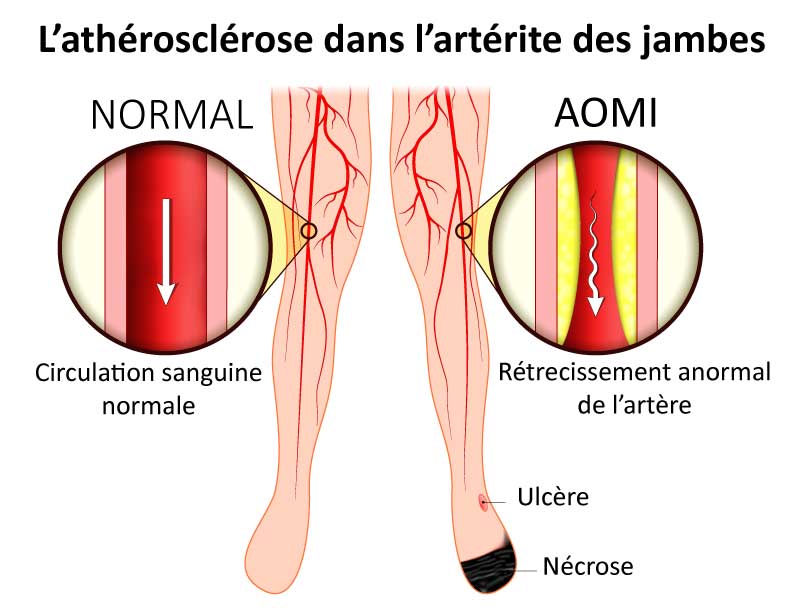
L’artérite des jambes, ou artériopathie oblitérante des membres inférieurs (AOMI), est une maladie cardiovasculaire chronique qui touche les artères des jambes. Elle se traduit par un rétrécissement ou une obstruction des artères, réduisant la circulation sanguine. Résultat : les muscles, la peau et les autres tissus des membres inférieurs reçoivent moins d’oxygène (c’est l’ischémie).
L’artérite des membres inférieurs est la principale maladie des artères périphériques (c’est-à-dire autres que celles du cœur et du cerveau).
L’artérite en France :
Quelque 760 000 personnes étaient atteintes d’AOMI en France en 2022 (Santé publique France, 2025). Ce chiffre n’inclut que les patients hospitalisés (près de 69 000) ou dont la maladie était reconnue comme une affection longue durée (ALD).
On estime que pour chaque patient présentant des symptômes, il y aurait 2 à 4 personnes atteintes d’artérite sans signes visibles. L’AOMI est donc souvent sous-diagnostiquée, surtout chez les femmes.
Avec ses formes asymptomatiques, l’artériopathie oblitérante touche 10 à 20 % de la population à partir de 55 ans (Haute autorité de santé, HAS).
La maladie a causé directement plus de 1 900 décès, en 2021. L’âge moyen au décès était de 86 ans.
Quelles sont les causes de l’artériopathie oblitérante (artérite) des membres inférieurs ?
L’artériopathie oblitérante des membres inférieurs est presque toujours due à une accumulation de cholestérol contre la paroi interne des artères.
Ces dépôts entraînent la formation de plaques d’athérome dans les artères des jambes et des pieds, entraînant une obstruction partielle ou totale. Le flux sanguin vers ces organes est alors réduit et leur oxygénation diminue, parfois de manière critique.
Ce phénomène est appelé athérosclérose et il est la cause principale des maladies cardiovasculaires. Les membres inférieurs sont le troisième site principal où ces plaques se forment (après les artères du cœur et du cerveau).
Les autres causes de l’artérite (rares)
Des troubles sans lien direct avec l’athérosclérose peuvent aussi causer une artérite des jambes :
- épaississement anormal de la paroi artérielle, appelé dysplasie fibro-musculaire ;
- pathologies inflammatoires, telles que la maladie de Takayasu (une inflammation chronique des gros vaisseaux) ;
- maladies génétiques, modifiant la structure de la paroi artérielle.
Mais ces conditions touchent peu les artères des jambes. Elles sont plus souvent à l’origine de pathologies de l’aorte (l’artère principale de l’organisme), notamment la dissection de l’aorte.
Les facteurs de risque de l’artériopathie oblitérante
Les facteurs de risque de l’artériopathie oblitérante des membres inférieurs sont dans l’ensemble les mêmes que ceux des autres maladies cardiovasculaires.
Âge et sexe
Dans sa forme symptomatique, l’artériopathie oblitérante touche deux fois plus les hommes que les femmes.
Par ailleurs, la prévalence (fréquence) de l’artérite augmente nettement avec l’âge :
- moins de 1 % des adultes de moins de 65 ans ;
- près de 4 % des Français de 65 à 84 ans ;
- environ 8 % des plus de 85 ans.
Facteurs de risque cardiovasculaire modifiables
Les deux principaux facteurs de risque de l’artériopathie oblitérante des jambes sont les suivants :
- tabagisme. Les fumeurs ont quatre fois plus de risques de développer une artérite symptomatique que les non-fumeurs (Peach et coll., 2014). Le tiers des patients hospitalisés en France pour une AOMI fumaient ;
- diabète. Il est plus souvent associé à des formes graves dès le début de la maladie. Les personnes atteintes de diabète ont deux fois plus de risques de développer une AOMI que les autres. D’ailleurs, quatre personnes hospitalisées pour une artérite sur dix sont diabétiques.
Deux autres facteurs de risque sont souvent associés à l’artériopathie oblitérante :
- hypertension artérielle. Elle est présente chez 85 % des patients hospitalisés. Une tension artérielle supérieure à 160/95 mmHg (16/9,5) multiplie le risque d’artérite symptomatique par 2,5 chez les hommes et par 4 chez les femmes ;
- hypercholestérolémie (taux élevé de mauvais cholestérol). Il est présent chez le tiers des malades hospitalisés. Un taux de cholestérol supérieur à 2,7 g/L double les risques.
Quels sont les symptômes de l’artérite (AOMI) ? Signes et évolution
L’artériopathie oblitérante des membres inférieurs reste longtemps silencieuse. Aucun symptôme n’apparaît, car l’organisme met en place un mécanisme de compensation. De petites artères collatérales (secondaires) se développent progressivement et permettent au sang de contourner la zone bouchée.
Au fil du temps, cette compensation devient insuffisante et les premiers symptômes de l’artérite apparaissent. Cette détérioration se produit dans les cinq ans, chez environ 7 à 15 % des patients (Peach et coll., 2014).
Claudication intermittente — premier symptôme de l’AOMI
Le symptôme typique de l’AOMI est la claudication intermittente : une douleur musculaire sourde qui apparaît à l’effort et disparaît rapidement au repos.
Les symptômes dépendent de la localisation de la maladie. L’artère la plus souvent touchée se situe au niveau de la cuisse. C’est pourquoi la douleur se ressent généralement dans le mollet, la zone irriguée par cette artère. Les douleurs peuvent aussi se manifester dans les fesses, la cuisse ou le pied.
La claudication apparaît après une certaine distance de marche sans douleur (contrairement à l’arthrose, souvent douloureuse dès le départ). On parle de distance de gêne. Généralement, la claudication s’aggrave en cas de marche rapide ou en montée, lorsque les muscles ont besoin de plus d’oxygène.
Le patient doit alors s’arrêter après quelques dizaines ou centaines de mètres (distance de marche).
Au repos, la douleur disparaît rapidement, en général en moins de 5 minutes. C’est l’ischémie d’effort : une mauvaise oxygénation, se manifestant pendant la marche.
Les deux paramètres, distance de gêne et distance de marche, permettent d’évaluer la sévérité de la maladie et sa progression. La claudication est considérée comme grave lorsque la distance de marche est inférieure à 100 m.
Les symptômes peuvent être légèrement différents chez certaines personnes :
- distance de marche variant d’une journée à l’autre ;
- douleurs plus légères apparaissant aussi au repos ;
- engourdissement du muscle pendant l’effort ;
- ralentissement de la marche pour réduire la douleur, ne nécessitant toutefois pas de pause.
Bon à savoir : chez certaines personnes, la sensibilité est diminuée (on parle de neuropathie), notamment en cas de diabète ou d’insuffisance rénale. Les symptômes n’apparaissent alors qu’à un stade plus avancé de la maladie. Celle-ci peut aussi être diagnostiquée tardivement chez une personne âgée qui marche peu et n’atteint jamais la distance à partir de laquelle la gêne apparaît.
Les symptômes aux stades avancés
Les symptômes de l’artériopathie oblitérante se développent progressivement et la douleur apparaît de plus en plus tôt. Cette détérioration concerne environ le quart des patients avec claudication.
Plus l’artère est bouchée, moins le sang circule et l’oxygénation des muscles est de plus en plus réduite. Il y a ischémie permanente :
- douleurs fortes et constantes, apparaissant même au repos ;
- peau froide et décolorée (pâle ou bleuâtre) ;
- plaies ne guérissant pas.
Une douleur spécifique, de type brûlure, peut apparaître aux orteils et à l’avant-pied, lorsque le patient est allongé. Il est souvent contraint de laisser la jambe pendre hors du lit ou de se lever plusieurs fois pour soulager les douleurs. Cette situation entraîne des troubles du sommeil.
Au stade le plus avancé, la peau est de plus en plus fragile : elle s’amincit et les poils disparaissent. La mauvaise vascularisation du membre peut entraîner :
- des plaies qui ne cicatrisent pas ;
- des ulcères (lésions profondes de la peau), là où le pied subit le plus de pressions ou de frottements, notamment au niveau des orteils, du talon ou encore sur les côtés du pied ;
- une gangrène (mort de tissus), surtout au niveau des orteils ou du talon. Celle-ci peut atteindre l’avant-pied, puis remonter dans la jambe.
En l’absence de traitement, il existe un risque d’amputation.
Stade | Description clinique |
|---|---|
I | Asymptomatique |
II A | Claudication intermittente > 200 m |
II B | Claudication intermittente < 200 m |
III | Douleur au repos (notamment en position allongée) |
IV | Lésions avec perte de substance de la peau : plaies, ulcération ou gangrène |
Comment le médecin pose-t-il le diagnostic de l’artérite des jambes ?
Le diagnostic de l’artériopathie oblitérante des membres inférieurs repose sur plusieurs examens.
Interrogatoire et examen physique dans l’artérite
Le médecin interroge le patient sur ses symptômes, ainsi que sur ses antécédents médicaux et familiaux. Il vérifie s’il existe d’éventuels facteurs de risque, tels que le tabagisme et le diabète.
Le praticien recherche également d’autres signes de maladie liée à l’athérosclérose et procède à un examen cardiovasculaire général. En effet, les personnes atteintes d’AOMI sont souvent atteintes de plusieurs pathologies artérielles. Elles ont davantage de risque d’avoir un infarctus du myocarde ou un accident vasculaire cérébral (AVC), et d’en mourir.
L’interrogatoire est complété par un examen physique des membres inférieurs, avec recherche des pouls dans les jambes et les pieds.
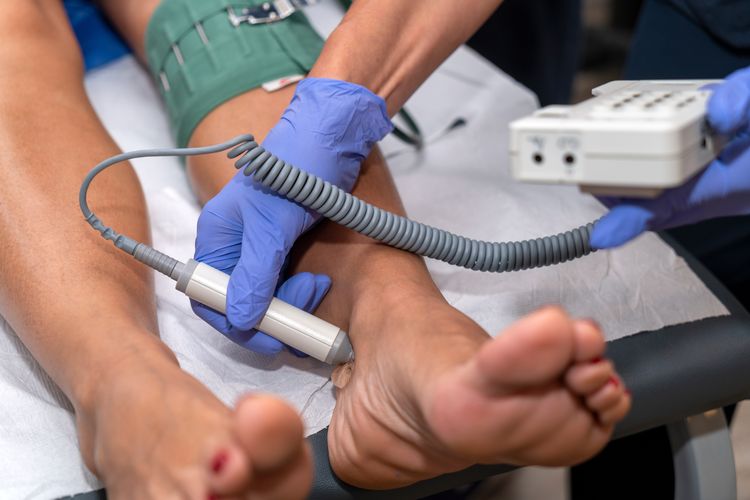
L’index de pression systolique — examen clé pour identifier l’artérite
Un examen indolore et rapide est effectué pour confirmer le diagnostic d’artériopathie oblitérante des membres inférieurs : l’index de pression systolique (IPS).
Ce test compare la pression artérielle systolique au niveau de la cheville avec celle mesurée au niveau des bras.
L’artérite étant souvent silencieuse, l’examen est aussi préconisé chez les personnes à risque d’accident cardiovasculaire. La mesure de l’index de pression systolique est notamment réalisée dans le cadre du suivi régulier du diabète du pied diabétique.
L’index de pression systolique est calculé comme suit :
IPS = tension artérielle systolique à la cheville/tension artérielle systolique au bras.
Un résultat entre 1,00 et 1,40 est considéré comme normal.
L’artériopathie oblitérante se traduit par une IPS < 0,90 au niveau d’une cheville au moins.
Valeur de l’IPS | Interprétation |
|---|---|
1,00 < IPS < 1,40 | Normal |
< 0,90 |
|
< 0,70 | Artérite sévère |
Les autres examens de l’artériopathie oblitérante
D’autres tests sont effectués pour évaluer l’évolution de la maladie et la perte d’autonomie du patient :
- tests de marche —
- test de marche de 6 minutes — mesure de la distance parcourue en 6 minutes, pour l’évaluation du handicap fonctionnel ;
- test de marche sur tapis roulant — évaluation des distances de gêne et de marche. Réévaluation de la pression artérielle après la marche pour confirmer le diagnostic ;
- échodoppler artériel (échographie des artères) — offre des informations sur l’emplacement des lésions, leur type et leur gravité.
Quel est le traitement de l’artérite des jambes (AOMI) ?
Le traitement de l’artérite des jambes (AOMI) vise à :
- réduire les risques cardiovasculaires ;
- soulager les symptômes ;
- améliorer la fonction de la jambe atteinte.
Les changements de mode de vie
Le traitement de l’artérite commence par la modification du mode de vie, visant à contrôler les facteurs de risque modifiables :
- arrêt du tabac ;
- alimentation équilibrée, riche en fibres, mais pauvre en cholestérol, graisses saturées et sels ;
- activité physique ;
- contrôle du diabète et des autres conditions telles que l’hypertension.
Le traitement médicamenteux de l’AOMI
Les médicaments suivants sont généralement prescrits aux personnes atteintes d’artérite des jambes :
- traitement antiagrégant plaquettaire (aspirine ou clopidogrel) — pour prévenir la formation de caillots sanguins dans les artères, au niveau de la plaque d’athérome ;
- statines pour réduire le mauvais cholestérol ;
- médicaments antihypertenseurs, contre l’hypertension artérielle.
La rééducation : marche supervisée en milieu spécialisé
Un programme de réadaptation personnalisé est proposé. Il consiste en un entraînement à la marche supervisée, c’est-à-dire à un rythme et avec des arrêts adaptés aux capacités du patient.
Le programme comporte des séances de marche d’au moins 30 m à 1 h, trois fois par semaine, en général en centre de réadaptation.
La revascularisation, réservée aux stades sévères de l’AOMI
Lorsque le traitement médical de l’artérite ne suffit pas pour réduire la claudication intermittente, le médecin propose une revascularisation du membre touché.
La revascularisation est une intervention chirurgicale visant à rétablir la circulation sanguine dans une artère bouchée ou rétrécie. Il existe plusieurs techniques :
- l’angioplastie avec ballonnet : un petit ballon est inséré dans l’artère puis gonflé pour la dilater. Cette méthode est souvent complétée par la pose d’un stent (petit ressort métallique) pour maintenir l’artère ouverte ;
- le pontage : création d’un nouveau chemin pour le sang, en contournant l’artère bouchée à l’aide d’un vaisseau prélevé ailleurs dans le corps (comme une veine de la jambe) ou d’un tube synthétique.
L’amputation : complication de l’artérite
En dernier recours, lorsque la chirurgie n’est pas possible, le membre touché peut être amputé. Le but : soulager la douleur ou éviter les infections pouvant mettre la vie du patient en danger. Une amputation est réalisée chez environ un patient hospitalisé sur dix.
Bon à savoir : l’artériopathie oblitérante des membres inférieurs (AOMI) peut être reconnue comme une affection longue durée (ALD). Elle fait partie de la liste ALD 30 des maladies exonérantes. Autrement dit, les coûts des examens et traitements liés à cette pathologie sont pris en charge à 100 %, sur la base de remboursement de la Sécurité sociale.
Questions fréquentes
Quand consulter un médecin en cas de douleurs aux jambes ?
Si vous ressentez des douleurs à la marche, qui passent relativement rapidement lorsque vous faites une pause, il est recommandé de consulter un médecin.
Quelle espérance de vie avec une artérite des jambes (AOMI) ?
L’espérance de vie d’une personne atteinte d’AOMI à un stade avancé (stades III et IV) est réduite de 10 ans, en moyenne.
Par ailleurs, 17 % des patients hospitalisés pour une artériopathie oblitérante des membres inférieurs décèdent dans l’année.
Sources :
Collège National des Enseignants de Cardiologie (CNEC). (2022). Chapitre 07 — Item 225 : Artériopathie de l’aorte, des artères viscérales et des membres inférieurs ; anévrismes. Médecine cardiovasculaire — Réussir son DFASM. Référentiels des Collèges. Elsevier Masson.
Haute autorité de santé, HAS. 2006. Prise en charge de l’artériopathie chronique oblitérante athéroscléreuse des membres inférieurs (indications médicamenteuses, de revascularisation et de rééducation). Recommandations cliniques.
Peach, G., Griffin, M., Jones, K. G., Thompson, M. M. et Hinchliffe, R. J. (2012). Diagnosis and management of peripheral arterial disease. Bmj, 345.
Santé publique France (2025). Épidémiologie des maladies cardiovasculaires en France. Bulletin épidémiologique hebdomadaire.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.


Réagissez, posez une question…