Un accident vasculaire cérébral, AVC, est une interruption soudaine de l’apport sanguin au cerveau. L’AVC a des conséquences graves : il est l’une des principales causes de mortalité en France et la cause la plus fréquente d’invalidité dans le monde occidental. Apprenez à reconnaître les symptômes et signes précurseurs de cette pathologique souvent handicapante.
Qu’est-ce qu’un AVC ?
Mieux connu sous le nom commun d’« attaque cérébrale », l’accident vasculaire cérébral (AVC) est une perte brutale de la fonction cérébrale due à un infarctus cérébral ou à une hémmoragie. Il entraîne des dommages irréversibles au niveaux des tissus cérébraux.
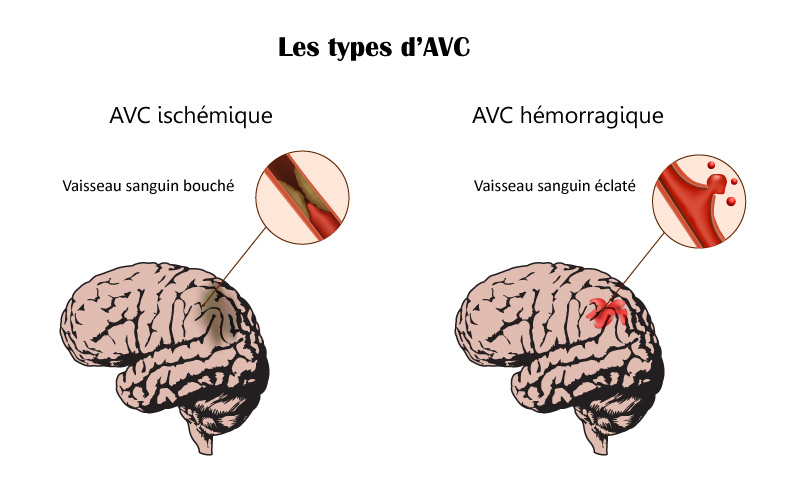
| AVC ischémique | AVC hémorragique | |
|---|---|---|
| Cause | Infarctus cérébral : caillot de sang bouchant une artère et interrompant la circulation du sang dans le cerveau | Hémorragie dans le cerveau |
| Fonctionnement | Le caillot peut être véhiculé par la circulation sanguine Il est alors question d’embolie cérébrale Dans d’autres cas, l’artère se bouche seule | L’hémorragie est due à la rupture d’une artère ou d’un anévrysme L’AVC peut également survenir du fait de la malformation d’un vaisseau ou par suite d’un traitement anticoagulant. |
| Prévalence | 80 % des cas | 20 % |
Les séquelles d’un AVC vont dépendre de l’endroit du cerveau touché et de l’étendue des dommages. Un AVC peut affecter une ou plusieurs fonctions cérébrales, notamment la capacité de :
- se déplacer,
- voir,
- se souvenir,
- raisonner.
L’AVC peut également entraîner une hémiplégie ou une aphasie.
En fonction des lésions subies, il existe de nombreuses méthodes de rééducation, et il est parfois possible de retrouver ses capacités, dans une certaine mesure. Il est indispensable d’avoir un suivi médical adapté, d’avoir un soutien social et psychologique au quotidien pour aider la personne à retrouver ses marques, et éventuellement adapter son mode de vie : aménagement du foyer, assistance à domicile, etc.
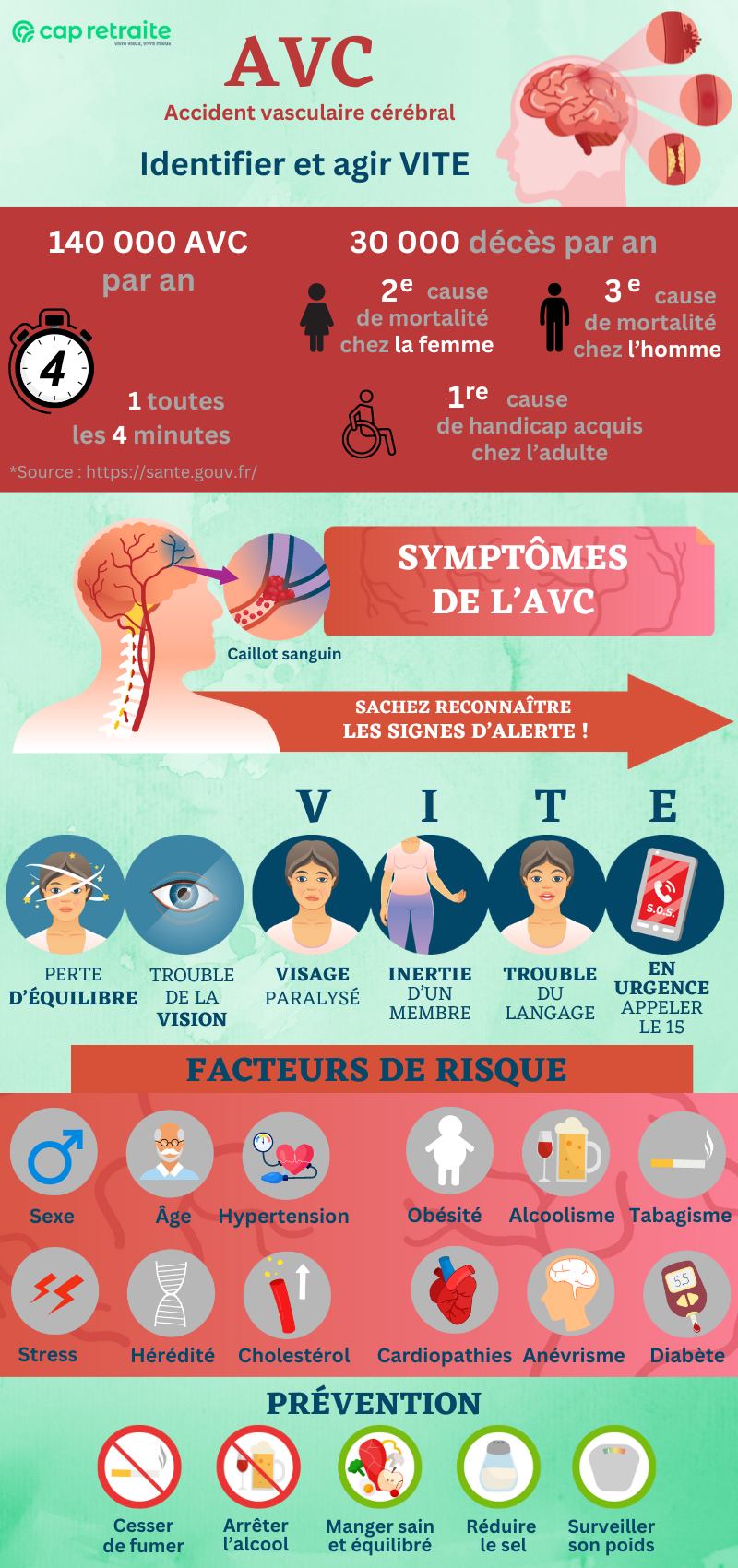
Les accidents vasculaires cérébraux (AVC) constituent un phénomène préoccupant de santé publique. On recense environ 500 000 personnes souffrant des conséquences d’un AVC dans l’Hexagone (les trois quarts ayant plus de 65 ans). Quelque 130 000 nouveaux cas sont diagnostiqués chaque année. En 2019, 123 000 Français se sont rendus à l’hôpital en raison d’un AVC (Santé publique France).
Les AVC font partie des maladies de l’appareil circulatoire. En tant que tels, ils sont la 2e cause de mortalité en France, après les cancers (Fery-Lemonnier et coll., 2019).
Quels sont les symptômes indicateurs de la survenue d’un AVC ?
Dès lors que le sang ne parvient plus à irriguer une zone du cerveau, la partie du corps qu’elle commande ne reçoit plus d’ordres. De fait, il existe de nombreux signes possibles pouvant alerter de la survenue d’un AVC. Toutefois six indicateurs caractéristiques de l’AVC doivent éveiller l’attention, en particulier lorsqu’ils apparaissent de manière soudaine :
- hémiplégie totale ou partielle. Elle est généralement unilatérale : un bras, une jambe ou une moitié du visage sont sans force, inertes ;
- perte de la sensibilité d’un bras, d’une jambe, de la face ou de tout le côté d’un corps ;
- signes d’aphasie : la personne a des difficultés à s’exprimer de manière claire ;
- difficultés à se mouvoir, vertige, perte soudaine de l’équilibre et de la coordination, chute ;
- perte soudaine de la vision d’un œil ou des deux. Elle peut avoir l’impression de voir tout « noir » ;
- migraines intenses, sans raison apparente.
D’autres signes peuvent être visibles :
- désorientation et confusion soudaines : la personne ne sait pas quel jour on est ;
- déclin de la conscience ;
- déglutition difficile ;
- pupilles inégales ou regard dévié.
Ces symptômes n’indiquent qu’une présomption d’AVC. D’autres pathologies peuvent avoir des manifestations proches de celles de l’AVC.
Quelle que soit la cause de ces signes, il est vital de procéder à des examens. Un diagnostic médical urgent doit être réalisé pour pouvoir intervenir à temps !
Quelles sont les causes des AVC ?
Qu’il soit dû à l’occlusion d’une artère cérébrale (AVC ischémique) ou à la rupture d’un vaisseau (AVC hémorragique), l’accident vasculaire cérébral survient toujours sans prévenir, subitement. Il s’agit d’une urgence médicale et il faut faire vite.
Causes de l’AVC ischémique
Les AVC ischémiques surviennent lorsque l’approvisionnement en sang est interrompu dans une partie du cerveau par un caillot sanguin ou un rétrécissement des artères.
Les caillots sanguins et l’obstruction des vaisseaux peuvent être causés par :
- un rythme cardiaque irrégulier (arythmie),
- des problèmes de valve cardiaque,
- une infection du muscle cardiaque (myocarde),
- une athérosclérose : épaississement de la paroi des artères, en raison de l’accumulation de plaques d’athérome (lipides)
- des troubles de la coagulation sanguine,
- une inflammation des vaisseaux sanguins,
- une crise cardiaque.
L’hypotension (pression artérielle trop basse), réduisant le flux sanguin vers le cerveau, est aussi une cause d’AVC ischémique. Elle est toutefois mois fréquente. Elle se produit lorsque les artères sont rétrécies ou malades.
L’hypotension peut résulter d’une crise cardiaque, d’une importante perte de sang ou d’une infection grave. Chacune de ces conditions affecte la circulation du sang dans le cœur et les vaisseaux sanguins, et augmente le risque d’accident vasculaire cérébral.
Causes de l’AVC hémoragique
Les AVC hémorragiques sont causés par un vaisseau sanguin se rompant ou fuyant, qui saigne alors dans le cerveau. Le sang s’accumule et comprime le tissu cérébral environnant, ce qui l’endommage.
Les hémorragies cérébrales peuvent résulter de nombreux problèmes affectant les vaisseaux sanguins :
- hypertension artérielle non contrôlée ;
- traitement anticoagulant ;
- anévrisme : renflement d’une artère au niveau d’un point faible de la paroi du vaisseau sanguin ;
- traumatisme (comme un accident de voiture) ;
- dépôts de protéines contre les parois des vaisseaux sanguins les affaiblissant (angiopathie amyloïde cérébrale) ;
- AVC ischémique entraînant finalement une hémorragie ;
- rupture d’un vaisseau malformé (malformation artério-veineuse ou MAV).
Quels sont les facteurs de risque de l’AVC ?
Il existe différents facteurs de risque de l’AVC, dont certains peuvent être contrôlés en adoptant une bonne hygiène de vie.
Facteurs de risque inévitables | Facteurs de risque contrôlables |
|---|---|
| Âge : l’AVC peut survenir à n’importe quel âge, même chez les enfants. Mais les personnes âgées sont plus à risque. Sexe : les AVC sont plus fréquents chez les hommes, mais les femmes en décèdent davantage. Hérédité : avoir des antécédents familiaux d’AVC Ethnie : être d’origine africaine ou asiatique AVC antérieur | Tabagisme Hypertension Dysplidémie : concentration très élevée de lipides dans le sang Diabète Maladies cardiaques Troubles de la coagulation sanguine (thrombophilie) Maladie de l’artère carotide Pilules contraceptives (à base d’oestrogènes, favorisant les thromboses) Accident ischémique transitoire (AIT) |
Quelles sont les conséquences d’un AVC ?
Un accident vasculaire cérébral peut entraîner des handicaps temporaires ou permanents. La durée et la sévérité des conséquences de l’AVC dépendront de combien de temps le cerveau a été privé de circulation sanguine et de quelle partie a été affectée.
Si l’AVC a été traité à temps, la plupart des effets passeront avec le temps et une bonne réhabilitation.
Parmi les problèmes fréquents après un AVC :
- faiblesse, paralysie et problèmes d’équilibre ou de coordination ;
- douleur, engourdissement ou sensation de brûlure et de picotement ;
- fatigue, pouvant persister après votre retour à domicile ;
- négligence spatiale unilatérale : ignorer ou sous-utiliser un côté du corps, tendance à tout faire d’un côté de l’espace (tourner la tête à gauche, manger ce qui est du côté gauche de l’assiette…). Dans les cas extrêmes, vous pouvez ne pas être conscient de votre bras ou de votre jambe ;
- incontinence urinaire ou fécale ;
- problèmes d’élocution ou difficulté à comprendre la parole, la lecture ou l’écriture (aphasie).
- difficultés à avaler ;
- problèmes de mémoire, faible capacité d’attention ou difficulté à résoudre des problèmes ;
- troubles de la vision ;
- dépression, anxiété ou sautes d’humeur avec débordements émotionnels ;
- difficulté à accepter la limitation de capacités causée par l’AVC.
Certains troubles dépendent du côté du cerveau touché :
| Hémisphère droit | Hémisphère gauche |
|---|---|
| Faiblesse du côté gauche Comportement impulsif Excès de confiance dans ses facultés Troubles de la vue | Faiblesse du côté droit Troubles de la parole et du langage Lenteur du comportement |
Comment prévenir les AVC et leurs récidives ?
Alors que la rupture d’un vaisseau sanguin due à une malformation n’est absolument pas prévisible, on peut cependant agir sur les autres causes possibles de l’AVC :
- l’hypertension artérielle doit être prise en charge avec sérieux,
- le taux de cholestérol doit également être surveillé,
- il ne faut jamais modifier sans avis médical l’un de ces traitements.
Les personnes qui survivent à un AVC souffrent parfois de séquelles irréparables. La plupart du temps, elles peuvent néanmoins récupérer en partie leurs capacités. Des changements de comportement peuvent aussi être observés. Ces modifications ont souvent un retentissement négatif sur le quotidien du patient et celui de la famille. Apprenez comment faire face aux conséquences comportementales d’un AVC chez un proche.
Pour éviter les récidives, lorsque l’athérosclérose ou l’hypertension artérielle ont été à l’origine de l’AVC, les traitements médicaux doivent être scrupuleusement suivis.
Comment réagir en cas d’accident vasculaire cérébral ?
En cas de signes d’AVC, même si vous n’êtes pas sûr du « diagnostic », il faut prévenir les secours au plus vite. Chaque minute écoulée entre le premier symptôme de l’AVC et sa prise en charge peut entraîner des séquelles irréversibles.
Une fois l’AVC déclaré, vous avez environ 4 h 30 pour agir avant que celui-ci n’ait de graves conséquences. Pour assurer une prise en charge rapide, appelez le 15 immédiatement.
La réactivité est cruciale en cas d’AVC : après la maladie d’Alzheimer, l’AVC et la deuxième cause de démence en France. C’est aussi la première cause de handicap moteur acquis chez l’adulte.
Comment un AVC est-il diagnostiqué ?
Le diagnostic commence par un bilan de motricité effectué par les services de premiers secours du Samu et souvent répété à l’hôpital.
En anglais, on parle du bilan FAST, traduit par VITE en français, car le temps compte pour prévenir les séquelles.
- F : face = V : Visage paralysé – on va demander à la personne de sourire. Si un côté du visage reste flasque et que le coin de la bouge chute, il y a paralysie faciale ;
- A : arms = I : Inertie d’un membre – on demande au patient de lever les deux bras et de les tenir étendus à l’horizontale, en fermant les yeux. En cas d’AVC, un côté peut s’affaisser. On peut aussi demander à la victime de remuer les doigts ou de nous serrer les mains. Cela permet de vérifier si l’un des bras est faible ou insensible ;
- S : speech = T : Trouble du langage – on demande à la personne de répéter une phrase simple (exemple : « Dites : aujourd’hui, c’est dimanche ») ;
- T : time = E : En urgence, appeler le 15 – si la personne présente l’un des signes ci-dessus, il est important de réagir et d’appel les secours rapidement. Notez le moment où les symptômes ont commencé. On vous le demandera à l’hôpital. Dans le cas des AVC éligibles à un traitement par thrombolyse, le facteur temps est crucial (jusqu’à 4,5 heures).
Vous pouvez vous inspirer de cette méthode pour apprendre comment reconnaître les premiers signes d’un AVC.
Quelle est la prise en charge de l’AVC à l’hôpital ?
Le Samu transférera ensuite la personne victime d’AVC à l’hôpital, le plus souvent dans un service spécialisé : l’unité neuro-vasculaire (UNV). La personne peut y être accueillie en urgence dans des lits de soins intensifs. L’UNV réunit une équipe pluridisciplinaire : neurologues, infirmiers, aides-soignants, kinésithérapeutes, agents des services hospitaliers, etc.
Un bilan (clinique, radiologique et biologique) sera réalisé avant toute intervention, pour confirmer le diagnostic d’AVC et déterminer le traitement à administrer.
Les examens permettant de déterminer la ou les causes de l’AVC sont les suivants :
- Scanner cérébral : il sert à vérifier si l’AVC est dû à un saignement dans le cerveau (hémorragie) ou à l’occlusion d’une artère (ischémie) ;
- IRM cérébrale : à l’aide d’un champ magnétique, on analyse le cerveau et ses vaisseaux ;
- EDTSA (échographie des troncs supra-aortiques) : cet examen peu invasif vise à chercher d’éventuelles anomalies à l’origine de l’AVC ;
- ECG (électrocardiogramme) : enregistrement de l’activité cardiaque.
Après les analyses, l’équipe médicale et paramédicale commence le plus rapidement possible le traitement pour prévenir les conséquences néfastes et éviter la récidive.
La prise en charge dans une UNV permet une prise en charge plus efficace (HAS, 2017) :
- meilleure identification de la cause de l’AVC,
- accessibilité des thérapeutiques spécialisées, notamment la thrombolyse et la thrombectomie, des techniques permettant de détruire le caillot de sang en perfusant un médicament ou à l’aide d’un cathéter intracérébral ;
- puis mise en place rapide d’une rééducation.
Quel traitement en cas d’AVC ?
L’AVC nécessite un traitement différent, en fonction du type d’atteinte : ischémique ou hémorragique.
Traitements de l’AVC ischémique
Ils visent à éliminer l’obstruction des artères.
Thrombolyse
La thrombolyse est une procédure qui utilise un médicament qui désagrège les caillots sanguins (thrombus), pour rétablir l’approvisionnement en sang du cerveau.
Pour être efficace, le traitement doit être administré dans les quatre heures et demie suivant l’apparition des symptômes. Cette méthode améliore les chances de survie et de maintien de l’autonomie des patients.
Tous les patients souffrant d’un AVC ischémique ne sont pas éligibles à la thrombolyse. Les contre-indications sont les suivantes :
- hémorragie cérébrale,
- incapacité à déterminer l’heure de début des symptômes,
- arrivée tardive à l’hôpital,
- troubles de la coagulation sanguine,
- chirurgie majeure récente,
- AVC ou traumatisme crânien dans les trois derniers mois,
- incompatibilité avec le médicament utilisé (aléplase).
Thrombectomie
La thrombectomie est une intervention chirurgicale qui consiste à retirer physiquement le caillot du cerveau à l’aide d’un dispositif inséré dans une artère de l’aine.
Ce traitement est réservé aux cas où le caillot se trouve dans une grande artère et doit être effectué rapidement après l’apparition de l’AVC.
Bien que peu de patients soient éligibles, cette procédure peut significativement réduire les incapacités. Elle doit être effectuée dans les 6 heures à compter du début de l’apparition des symptômes. Elle peut être réalisée en association à thrombolyse.
Médicaments anti-agrégants plaquettaires
Les antiplaquettaires, tels que l’aspirine, sont souvent prescrits après un AVC ischémique. Ces médicaments empêchent la formation de nouveaux caillots sanguins, réduisant ainsi le risque de récidive.
Traitements de l’AVC hémorragique
Pour les AVC hémorragiques, le traitement vise à trouver et contrôler la source du saignement.
Les options incluent des médicaments pour abaisser la pression artérielle, inverser les effets des anticoagulants, et réduire la pression intracrânienne.
Si l’hémorragie est due à un anévrisme, une intervention chirurgicale peut être nécessaire pour réparer le vaisseau sanguin.
Chirurgie pour la prévention des AVC et de leurs récidives
Des interventions chirurgicales peuvent être nécessaires pour prévenir les AVC futurs, réduire le risque de récidive, ou réparer des anomalies vasculaires.
Les procédures existantes incluent :
- angioplastie : insertion et gonflement d’un ballonnet dans une artère rétrécie ou bloquée pour améliorer le flux sanguin ;
- pose d’un stent : placement d’un petit tunnel métallique dans l’artère pour la maintenir ouverte ;
- endartériectomie carotidienne : ablation des dépôts graisseux (plaques d’athérome) bloquant les artères carotides.
Qu’est-ce qu’un accident ischémique transitoire (AIT) ?
Un accident ischémique transitoire (AIT) est un trouble neurologique temporaire, survenant spontanément et dont les symptômes passent en général après environ un quart d’heure.
Les signes cliniques d’un AIT sont les mêmes que ceux d’un AVC ischémique, sauf qu’ils disparaissent.
Dans de nombreux cas l’AIT précède l’AVC, qui peut survenir dans les jours à mois suivants. Le risque d’AVC est de 90 % à 3 mois de l’incident, dont la moitié dans les deux premiers jours. Il est donc important de ne pas négliger ce signal d’alarme.
Après cet accident, il n’y a aucun signe de lésions cérébrales permanentes à l’imagerie. Au stade préhospitalier, le traitement est le même que pour l’AVC ischémique : bilan FAST (ou VITE), interrogatoire du patient, transfert rapide aux urgences de l’hôpital.
Le traitement de l’AIT comprendra le plus souvent des anticoagulants pour fluidifier le sang et prévenir la survenue d’un AVC.
Afin de prévenir les risques d’AVC, n’hésitez pas à demander conseil à votre médecin. La meilleure façon de l’éviter reste de respecter un mode de vie sain, éventuellement d’envisager un traitement si vous avez des prédispositions à l’AVC, notamment en cas d’hypertension. Et surtout si vous ressentez des symptômes de l’AVC ou êtes en présence de quelqu’un qui est potentiellement en AVC, agissez vite !
Questions fréquentes
Le coronavirus provoque-t-il des AVC ?
Depuis le début de l’épidémie de Covid-19, au début de l’année 2020, plusieurs patients atteints de la nouvelle maladie à coronavirus ont été victimes d’un AVC. Une étude anglaise s’est appliquée à étudier la relation entre le virus et les AVC. Voici les résultats préliminaires.
Les patients atteints de la Covid-19 les plus susceptibles d’avoir un AVC sont ceux qui :
- ont des antécédents médicaux cardio-vasculaires : hypertension, diabète et maladies cardiaques ;
- présentent une forme sévère de la Covid-19. Le coronavirus peut alors entraîner un AVC environ neuf jours après le début des symptômes ;
- sont d’origine asiatique.
L’étude a aussi montré que par rapport aux victimes d’un AVC sans le virus, les patients ayant la Covid :
- sont en moyenne six ans plus jeunes, mais les patients âgés ont plus de risques d’avoir un AVC que les malades jeunes ;
- souffrent d’effets plus graves de l’AVC.
Comment le coronavirus augmente-t-il les risques d’avoir un AVC ?
On ignore encore dans quelle mesure la Covid-19 augmente les risques d’avoir un AVC. Il semblerait cependant que le coronavirus accroît les risques de formation d’un caillot sanguin.
L’embolie pulmonaire est ainsi l’une des complications redoutées de la Covid-19. L’AVC est également causé par un caillot et pourrait donc être favorisé par le coronavirus.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.
Réagissez, posez une question…


L’épilepsie provoque t’elle un AVC ?
Bonjour,
Merci de votre commentaire,
L’épilepsie ne provoque pas directement un AVC, mais un AVC peut causer des crises d’épilepsie. Il est préférable de consulter un médecin pour avoir un avis médical adapté à votre situation.
Bonne journée,
Amandine
Bon courage et continuez comme ça
Moi et ma femme avons été victime d’un accident, nous avons été frappé par un automobiliste, au mois de mai et elle est décédé au mois de juillet,sa pourrait tu être la cause de sont décès, merci
Bonjour
Je vous remercie pour votre commentaire.
La cause exacte doit être évaluée par des professionnels de la santé et confirmée par un examen médical détaillé.
Bonne journée.
Amandine