Le cancer du pancréas est l’un des plus mortels. Relativement rare et découvert tardivement, il a un pronostic des plus sombres. La chirurgie reste la meilleure chance de survie, lorsqu’elle est possible.
Qu’est-ce que le cancer du pancréas ?
Le cancer du pancréas est une maladie des cellules de cet organe. Il survient lorsque le processus de renouvellement des cellules est altéré : elles continuent de se multiplier de manière incontrôlable et entraînent la création d’un amas de cellules, appelé une tumeur.
L’anatomie du pancréas
Le pancréas fait partie du système digestif. Il est situé dans la partie supérieure de l’abdomen, devant la colonne vertébrale et derrière l’estomac. Il mesure environ 15 cm de long et est divisé en trois parties :
- la « tête du pancréas » : partie large et arrondie, proche de la première section de l’intestin grêle (le duodénum) ;
- le « corps du pancréas » : partie centrale ;
- la « queue du pancréas » : partie étroite, située dans la partie gauche du corps.
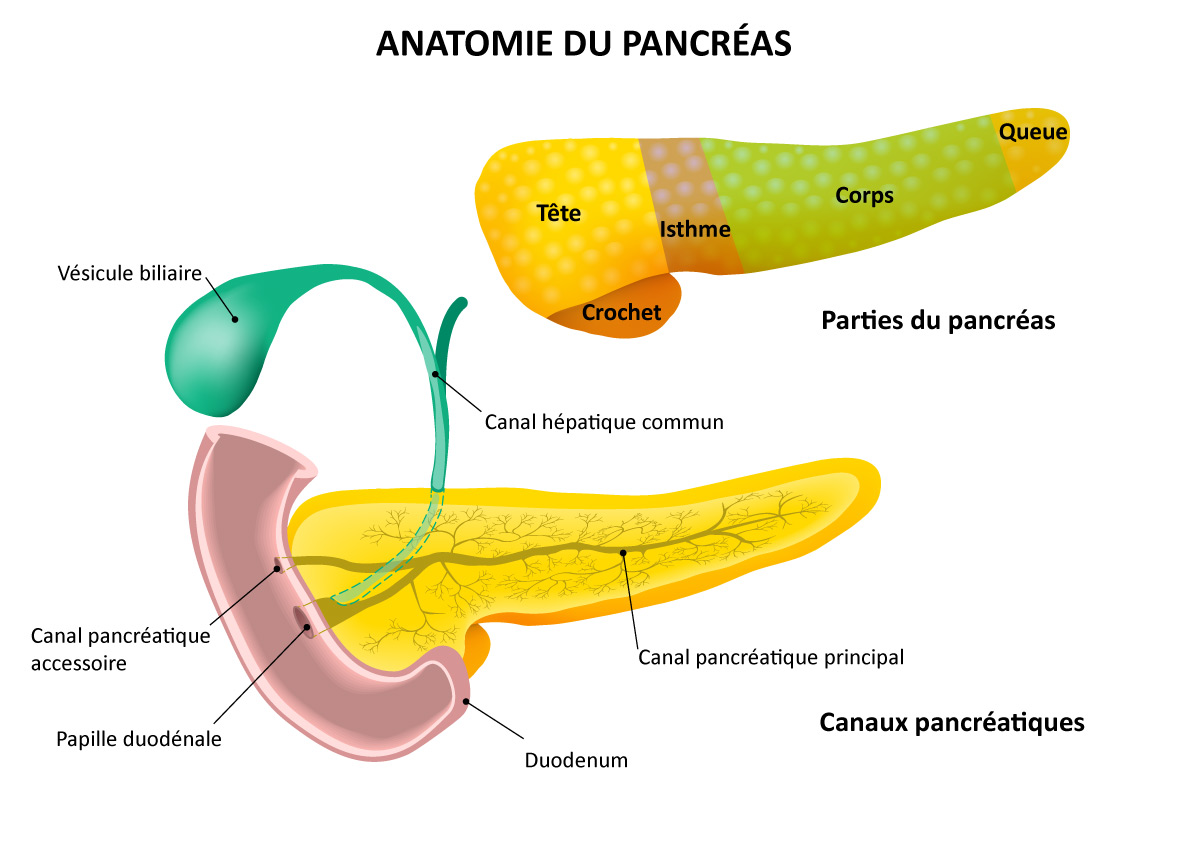
Le rôle du pancréas
Cette glande abdominale joue deux rôles principaux :
- production de sucs pancréatiques qui aident l’organisme à digérer les protéines et les graisses ;
- production d’insuline — une hormone permettant au corps d’utiliser les sucres et de stocker les graisses.
Les sucs pancréatiques se déplacent dans de petits tubes creux à l’intérieur du pancréas, et de là, ils atteignent un tube plus large — le canal pancréatique principal. Ce tube se connecte au canal biliaire, qui transporte les sucs biliaires du foie et de la vésicule biliaire, avant d’entrer dans le duodénum. Les sucs pancréatiques se déplacent le long du canal pancréatique et pénètrent dans le duodénum — où ils facilitent la digestion des aliments.
Quels sont les premiers symptômes du cancer du pancréas ?
Le cancer pancréatique peut se développer longtemps sans entraîner de symptômes. Lorsque les premiers symptômes du cancer du pancréas apparaissent, ils ne sont généralement pas très spécifiques.
Les principaux symptômes du cancer du pancréas sont :
- douleur abdominale,
- perte de poids,
- jaunisse.
Douleur ou inconfort abdominaux
Lorsque le cancer pancréatique est déjà bien installé, une douleur ou un inconfort apparaît dans la partie supérieure de l’abdomen. Elle s’étend souvent jusque dans le dos et est parfois uniquement dorsale. La douleur peut apparaître par intermittence ou devenir constante.
Dans certains cas, elle peut être soulagée en s’asseyant ou en se penchant en avant, mais elle s’aggrave en position couchée.
La personne atteinte du cancer du pancréas a parfois le ventre gonflé. Ceci est dû à une occlusion intestinale ou à l’accumulation de fluides dans l’abdomen, appelée ascite. Celle-ci peut causer :
- douleurs,
- inconfort,
- impression d’être rassasié rapidement après un repas,
- essoufflements liés à une difficulté croissante à se déplacer.
Perte de poids
Plusieurs facteurs peuvent entraîner une perte de poids chez les patients :
- le cancer « consomme » l’énergie du corps,
- des nausées et vomissements sont causés par les traitements contre le cancer,
- la tumeur exerce une pression sur l’estomac et rend l’alimentation difficile,
- le corps peut avoir des difficultés à assimiler les nutriments contenus dans les aliments, car l’organe malade ne produit pas suffisamment de sucs digestifs.
Signes de jaunisse
Une jaunisse peut apparaître lorsqu’une masse cancéreuse se développe dans la tête du pancréas, bloquant le canal biliaire. Les sucs biliaires s’accumulent, provoquant divers symptômes :
- le blanc des yeux devient jaunâtre,
- la peau du corps passe au jaune et démange,
- l’urine aussi prend une couleur jaune foncé,
- les matières fécales prennent une couleur plus claire.
Autres symptômes du cancer du pancréas
- perte d’appétit
- nausées et vomissements,
- sensation de ballonnement après un repas,
- diarrhée ou modification des habitudes intestinales,
- sensation de fatigue extrême,
- dépression,
- apparition d’un caillot sanguin dans la jambe ou les poumons.
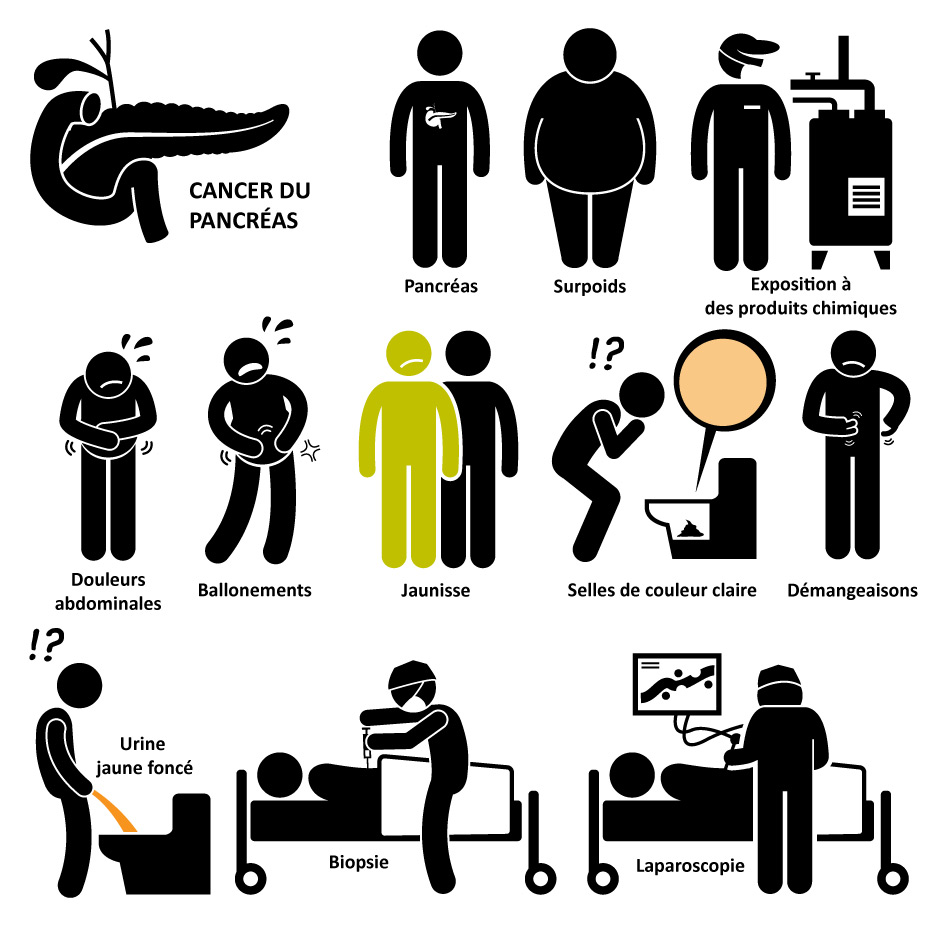
Quelle est la cause du cancer du pancréas ?
Les causes du cancer du pancréas sont inconnues. Mais, il existe plusieurs facteurs de risque de la maladie :
Âge
Le risque de développer un cancer du pancréas augmente avec l’âge : dans la plupart des cas, il est diagnostiqué chez les personnes âgées, dont 75 % ont 65 ans ou plus. Il existe de rares cas où il est détecté chez les jeunes.
Tabagisme
Fumer et mâcher du tabac sont considérés comme des facteurs de risque importants.
Alimentation et alcool
Il existe des aliments dont la consommation régulière et fréquente a une influence négative sur ce cancer :
- viandes rouges ou transformées comme le porc (sous ses différentes formes), hot-dogs et hamburgers ;
- alimentation riche en graisses et en sucres, mais pauvre en fruits et légumes frais.
- consommation régulière et élevée d’alcool, surtout si elle est associée au tabagisme.
Obésité et sédentarité
Plusieurs études ont montré que le surpoids et le manque d’activité physique favorisent cette forme de maladie cancéreuse.
Pancréatite chronique
Les patients atteints d’inflammation chronique du pancréas, appelée aussi pancréatite chronique, courent un risque accru. Il est encore plus élevé en cas de pancréatite héréditaire.
Diabète
Il a été démontré que le diabète est associé au risque d’avoir un cancer du pancréas. Cependant, la plupart des diabétiques ne développent pas cette pathologie.
Infections
Diverses infections pourraient également être en cause :
- hépatite virale B,
- maladies bucco-dentaires,
- bactérie Helicobacter pylori (H. Pylori), cause fréquente d’infection dans la région abdominale, de gonflement et d’ulcères dans la paroi de l’estomac. Au fil du temps, cette infection augmente le risque de cancer du pancréas, surtout chez les hommes.
Antécédents familiaux
La plupart des malades n’ont pas d’antécédents familiaux. Cependant, chez environ 5 à 10 % des patients, il peut s’agir d’une pathologie héréditaire.
Si plus de deux membres de la famille ont reçu un diagnostic de cancer du pancréas, les autres proches peuvent faire un examen génétique pour vérifier s’ils présentent un risque accru. Ils pourraient en effet avoir hérité d’un gène problématique.
La recherche a mis le doigt sur plusieurs modifications génétiques :
- présence du gène BRCA2, également associé aux cancers du sein, des ovaires et de la prostate ;
- syndrome de cancer du côlon héréditaire sans polypose (HNPCC), également appelé syndrome de Lynch ;
- syndrome du nævus dysplasique (FAMMM) — nombre important de grains de beauté sur le corps augmentant aussi le risque de mélanome (cancer de la peau) ;
- pancréatite héréditaire — une maladie héréditaire rare due à un gène défectueux ;
- syndrome de Peutz-Jeghers qui provoque de nombreuses tumeurs (polypes) dans le système digestif et des taches brunes sur la peau du visage et des mains.
Comment détecter un cancer du pancréas ? Diagnostic et examens
Le diagnostic du cancer du pancréas commence par une consultation chez le médecin traitant.
Le médecin de famille effectue un bilan physique. Il examine :
- les yeux,
- la peau,
- l’abdomen pour détecter tout gonflement dans la région du foie.
Il réalise un test de bilirubine (protéine) dans l’urine et des tests sanguins au besoin.
En fonction des résultats, le patient est envoyé faire d’autres examens à l’hôpital ou consulter un spécialiste. Si une tumeur est découverte, plusieurs tests sont effectués pour en déterminer le type, l’emplacement et l’étendue. Ce bilan aide les professionnels de santé à décider du traitement le plus approprié pour le malade.
Échographie de l’abdomen
Dans ce test, des ondes sonores sont utilisées pour examiner les organes abdominaux internes, tels que le foie, le pancréas et la vésicule biliaire. Il est difficile à réaliser, car cette glande est située à l’arrière de l’abdomen, et ne suffit pas pour écarter le diagnostic de cancer.
Ce test est parfois utilisé lors de la prise d’une biopsie pour les tests.
Échographie endoscopique (EUS)
Parfois, il est nécessaire de vérifier le pancréas en introduisant une sonde fine par la bouche jusqu’à l’estomac et le duodénum. L’écho-endoscopie permet d’évaluer la tumeur dans son site d’origine, d’évaluer l’invasion des organes voisins et, si nécessaire, de faire une biopsie.
Scanner de l’abdomen (tomodensitométrie)
L’examen recourt à des rayons X sophistiqués et construit une image tridimensionnelle de l’intérieur du corps. Le CT scan permet de diagnostiquer la masse cancéreuse, et de déterminer sa localisation et son degré de propagation. Parfois, cette procédure est également utilisée pour effectuer une biopsie.
Imagerie par résonance magnétique (IRM)
Cet examen utilise un champ magnétique pour construire des images en coupe transversale du corps. Comme le scanner, l’IRM sert au diagnostic de la tumeur et à son observation.
TEP-TDM
Il s’agit d’un test avancé qui combine un scanner et une tomographie par émission de positrons (TEP). Le TEP est un test d’imagerie du domaine de la médecine nucléaire. Il permet de localiser les zones où il y a une activité métabolique accélérée (une condition typique, par exemple, d’une tumeur cancéreuse), à l’aide d’une substance radioactive à faible dose injectée dans l’organisme.
L’avantage du PET-scan est qu’il permet d’observer même les petites zones qui ne sont pas visibles sur le scanner, ainsi que les processus en début de formation.
Ce test est très sensible et efficace pour détecter les tissus tumoraux dans de nombreuses maladies malignes. Il renseigne sur le degré de propagation de la pathologie et oriente l’équipe médicale dans la planification du traitement. Cependant, toutes les tumeurs n’absorbent pas le produit de contraste radioactif, donc il ne permet pas toujours un diagnostic complet.
Cholangio-pancréatographie rétrograde endoscopique (CPRE)
Ce test est effectué afin de drainer les liquides biliaires ou de réaliser une biopsie. Il permet de prélever un échantillon de cellules pour des tests en laboratoire ou de traiter les symptômes de la jaunisse et de débloquer les canaux biliaires.
Cholangio-pancréatographie par résonance magnétique (CPRM)
Il s’agit d’un type d’examen IRM effectué afin d’obtenir une image détaillée du pancréas, de la vésicule biliaire et du foie.
Biopsie
S’il ressort des différents examens cliniques et tests d’imagerie qu’il s’agit probablement d’un cancer, il est recommandé de faire une biopsie pour confirmer le diagnostic. C’est d’autant plus vrai en présence de métastases.
Une biopsie est une procédure au cours de laquelle un échantillon de tissu ou de cellules est prélevé sur la masse cancéreuse pour être examiné au microscope. L’échantillon peut être prélevé lors d’une échographie endoscopique.
Laparoscopie (chirurgie mini-invasive)
Lorsque les autres tests n’ont pas permis de confirmer le diagnostic ou si une opération de résection de la tumeur est prévue, une laparoscopie sera effectuée. Il s’agit d’une petite opération sous anesthésie générale permettant au médecin de déterminer si la masse peut être enlevée chirurgicalement.
Le médecin fait une petite incision (environ 2 cm) dans la peau et le muscle au-dessus du nombril, et insère un mince tube à fibre optique (laparoscope) dans l’abdomen.
Laparotomie
Elle est pratiquée lorsque la laparoscopie n’est pas possible. Dans cette procédure, une incision plus large est effectuée dans l’abdomen. Elle permet l’observation du pancréas et la réalisation d’une biopsie pour examen ou retrait de la tumeur ou d’autres parties, au besoin.
Analyses sanguines
Une tumeur cancéreuse du pancréas produit une protéine appelée CA-19-9, qui peut être détectée par un test sanguin. Cette protéine est appelée « marqueur biologique ». La mesure de sa concentration dans le sang aide à diagnostiquer la pathologie et à surveiller la réponse au traitement.
Néanmoins, l’antigène glucidique 19-9 n’est pas spécifique uniquement à ce type de cancer. Il ne permet donc pas un diagnostic parfait et est davantage utilisé dans le suivi des soins.
Quels sont les différents types de cancer du pancréas ?
Le cancer du pancréas est classé selon sa localisation dans cet organe et le type de cellules à partir desquelles il a commencé à se développer. Une tumeur peut apparaître dans n’importe quelle partie, mais elles sont le plus souvent localisées dans la tête du pancréas (environ 80 % des cas).
Il existe plusieurs sortes de tumeurs pancréatiques, la plus courante (environ 90 à 95 %) est l’adénocarcinome canalaire pancréatique. Elle se développe dans les cellules exocrines tapissant les canaux pancréatiques et responsables de la production d’enzymes digestives.
Tumeurs cancéreuses supplémentaires moins courantes (5 à 10 % des cas) :
- carcinomes mucineux (cystadénocarcinome et carcinome intraductulaire) — offrant une meilleure guérison ;
- adénocarcinome acinaire — se développant dans les cellules des glandes acineuses, qui sécrètent les sucs pancréatiques ;
- tumeurs neuroendocrines, notamment le cancer des îlots de Langerhans — se développant dans les cellules endocrines, responsables des sécrétions hormonales, y compris l’insuline et d’autres hormones.
- lymphome — croissance cancéreuse des cellules lymphatiques du pancréas.
Quels sont les stades d’évolution du cancer du pancréas ?
Après le diagnostic du cancer pancréatique et la détermination du type de tumeur, le médecin va chercher à identifier le stade d’évolution de la maladie. Le but : prendre une décision sur le traitement approprié, en fonction des chances de succès (pronostic).
Les phases du cancer sont déterminées grâce à la classification TNM précisant l’étendue de la pathologie :
- T (tumeur) : taille de la masse cancéreuse primitive et degré de propagation aux tissus voisins, tels que les vaisseaux sanguins ;
- N (nodes – anglais pour ganglions lymphatiques) : propagation de la tumeur aux ganglions lymphatiques entourant l’organe ;
- M (métastases) : propagation à d’autres parties du corps par le sang ou le système lymphatique. On parle de maladie métastatique.
La stadification du cancer du pancréas est la suivante :
- Stade 1 : phase précoce. La tumeur cancéreuse est située uniquement dans le pancréas.
- Stade 2 : la masse cancéreuse a commencé à se propager à l’extérieur de la glande vers les tissus des organes voisins, ou il y a des cellules cancéreuses dans les ganglions lymphatiques près du pancréas.
- Stade 3 : la tumeur s’est propagée aux gros vaisseaux sanguins voisins, mais n’a pas atteint de zones plus éloignées de l’organisme, telles que le foie ou les poumons.
- Stade 4 : on trouve des métastases dans des zones éloignées du corps, telles que le foie ou les poumons.

Est-il possible de guérir d’un cancer du pancréas ?
Le cancer du pancréas est considéré comme l’un des plus mortels. Dans la plupart des cas, aucun signe avant-coureur n’apparaît et la tumeur maligne sera découverte tard.
Chez 85 % des patients, le diagnostic est posé lorsque la pathologie est à un stade avancé ou lorsque des métastases (tumeurs secondaires) sont présentes. Dans ces cas, la chirurgie ne peut être envisagée et il n’y a pas d’autre traitement curatif possible.
Par conséquent, les patients opérables représentent environ 15 à 20 % des patients restants, dont seulement environ 20 à 30 % peuvent être guéris. Ainsi, seulement environ 3 à 5 % des patients atteints de la maladie peuvent être guéris.
Quel traitement pour le cancer du pancréas ?
Le type de traitement qui sera administré au patient dépend de plusieurs facteurs :
- son état de santé général,
- son âge,
- la localisation de la masse cancéreuse,
- la taille de la tumeur,
- l’étendue de la propagation du cancer à d’autres régions du corps.
La planification des soins
Une équipe multidisciplinaire composée de professionnels de la santé décidera du protocole le plus adapté. Elle peut comprendre les spécialistes suivants :
- chirurgien,
- oncologue médical spécialisé dans le système digestif,
- radiologue,
- gastro-entérologue,
- endocrinologue,
- pathologiste et
- médecin spécialisé en soins de support.
Le traitement du cancer du pancréas comprend en général une combinaison de trois options thérapeutiques :
- chirurgie (résection, stent…),
- chimiothérapie (oxaliplatine, gemcitabine, irinotecan, 5-fluorouracil…),
- radiothérapie.
Les possibilités de traitement selon l’avancée de la maladie
Stade précoce — Tumeur opérable
La résection du pancréas ou d’une partie de celui-ci est le traitement le plus efficace contre un cancer découvert suffisamment tôt.
Il s’agit d’une opération complexe, adaptée aux patients en bonne condition physique, sans pathologies sous-jacentes graves. La chirurgie peut être pratiquée lorsque la tumeur ne se développe pas rapidement et ne s’est pas propagée à d’autres parties du corps.
Une chimiothérapie peut être administrée en préopératoire afin de réduire la taille de la masse cancéreuse ou le risque de propagation. Elle est nécessaire dans certains cas de tumeurs non opérables, mais pouvant le devenir si leur taille est réduite.
Dans certains cas, ces soins seront administrés en association avec la radiothérapie.
Stade localement avancé (30 % des cas lors du diagnostic) — Tumeur non opérable
Dans ce cas, une chimiothérapie est entreprise pour contrôler la progression de la maladie et soulager ses symptômes. Elle est parfois associée à une radiothérapie (chimio-radiothérapie). Parfois, elle peut réduire suffisamment la taille de la masse cancéreuse pour envisager une intervention chirurgicale.
Si la masse cancéreuse bloque le canal cholédoque ou l’intestin, on peut procéder à une chirurgie de pontage ou insérer un stent pour ouvrir le blocage.
Stade métastatique (50 % des diagnostics)
Dans ce cas, les soins visent principalement à soulager les symptômes et à permettre au patient d’avoir la meilleure qualité de vie possible. On parle de traitement palliatif. Il peut comprendre les actes suivants :
- chimiothérapie pour réduire l’étendue de la tumeur cancéreuse,
- insertion d’un stent (prothèse) pour réduire les symptômes de la jaunisse,
- radiothérapie,
- analgésiques pour soulager la douleur, etc.
Questions fréquentes
Quelles sont les métastases du cancer du pancréas ?
Lorsque le cancer du pancréas se propage, il peut toucher les parties du corps suivantes :
- tissus voisins,
- ganglions lymphatiques voisins,
- canaux biliaires,
- rate,
- péritoine (membrane tapissant les parois intérieures de l’abdomen),
- foie,
- poumons,
- os.
Comment meurt-on d’un cancer du pancréas ?
Les patients en phase terminale du cancer du pancréas meurent généralement d’une insuffisance hépatique due à la propagation de la tumeur dans le foie.
Quelle est l’incidence du cancer du pancréas en France ?
Le cancer pancréatique est le 12e cancer le plus fréquent. Troisième cause de mortalité par cancer, il est relativement rare, mais son incidence augmente ces dernières années.
En France, le taux d’incidence du cancer du pancréas a augmenté en trente ans (de 1990 à 2018) de 2,7 % par an pour les hommes et de 3,8 % chez les femmes (INCa, 2019).
En 2006, 6 000 nouveaux cas étaient diagnostiqués chaque année. Actuellement, on parle de 14 000 nouveaux cancers du pancréas en France chaque année :
- 7 301 chez les hommes,
- 6 883 chez les femmes.
Le nombre de décès est d’environ 11 500 tous sexes confondus. Le taux de mortalité est plus important chez les femmes.
Quelle espérance de vie avec un cancer du pancréas ?
Après diagnostic d’un cancer du pancréas, l’espérance de vie est très faible : environ 5 à 6 mois. La survie à 5 ans est de l’ordre de 5 %.
Lorsqu’une ablation de la tumeur est possible, la survie des malades 5 ans après découverte de la pathologie est de 20 %.
Le taux de survie relative du patient à 5 ans dépend du stade de propagation du cancer du pancréas au moment du diagnostic. Malheureusement, celui-ci est généralement diagnostiqué tardivement
Stade du cancer | Description | Taux de survie relative à 5 ans |
|---|---|---|
Localisé | Limité au pancréas | 44 % des patients |
Régional | Propagation aux structures ou ganglions lymphatiques voisins | 16 % |
Distant | Propagation aux parties distantes comme les poumons, le foie, ou les os | 3 % |
Tous stades combinés | Tous stades confondus | 13 % |
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.

Réagissez, posez une question…

très clair et très « enrichissant »
Bonjour ma femme à un cancer du pancréas aux stade 3 non opérable il plus de 4mois qu’on la découvert il a déjà attaquer les caute elle fais de la chimio tous les 15 jour elle a maime des rougeur sur c’est bras et des douleur aux jambes et des gonflement esque vous sauriez me dire ci il a de l’espoir en bien ou en mal merci
Bonjour
Je vous remercie pour votre commentaire.
Il est préférable d en discuter avec l oncologue de votre épouse.
Bonne journée.
Amandine