La maladie de Crohn est l’une des deux maladies inflammatoires chroniques de l’intestin. Elle affecte plusieurs zones du tube digestif, ainsi que les yeux, la peau et les articulations. Considérée comme affection de longue durée, elle touche environ un Français sur mille. Diagnostiquée chez les jeunes adultes, elle peut apparaître à tous les âges et reste généralement active au fil des ans. Tour d’horizon sur une maladie handicapante, ayant un fort impact sur la qualité de vie.
Qu’est-ce que la maladie de Crohn ?
La maladie de Crohn est une maladie inflammatoire chronique de l’intestin (MICI), au même titre que la rectocolite hémorragique (RCH). Elle cause une inflammation chronique du tube digestif.
Elle peut toucher n’importe quelle partie du tractus gastro-intestinal (de la bouche à l’anus), mais aussi les yeux, la peau et les articulations. Elle affecte le plus souvent la partie terminale de l’intestin grêle (appelée iléon), reliant l’intestin au côlon.
Par ailleurs, la maladie de Crohn peut ne toucher que certaines parties du tube digestif (à la fois la paroi, et les couches profondes) et laisser certaines zones saintes. Elle entraîne des douleurs fortes et est souvent invalidante.
Quels sont les symptômes de la maladie de Crohn ?
Les symptômes de la maladie de Crohn peuvent inclure :
- douleurs abdominales de type crampes,
- diarrhée persistante,
- saignement rectal,
- constipation,
- urgent besoin de déféquer,
- transpiration nocturne,
- fièvre,
- perte d’appétit,
- perte de poids.
Dans sa forme sévère, la maladie de Crohn affecte également des zones du corps dites extra-intestinales (hors du tube digestif). La raison : le système immunitaire du patient réagit de façon excessive à la maladie. Il cause des inflammations à divers endroits, comme les yeux, la peau et les articulations. Les personnes âgées ont davantage de manifestations extra-digestives.
Les symptômes non digestifs de la maladie de Crohn peuvent être les suivants :
- aphtes (dans la bouche),
- ulcères et lésions de la peau,
- inflammation du foie et des voies biliaires,
- calculs rénaux,
- inflammations des yeux et des articulations (douleurs et gonflements),
- dérèglement du cycle menstruel.
Les symptômes varient d’une personne à l’autre et peuvent être bénins à graves. Imprévisible, la maladie de Crohn évolue par poussées, dont la fréquence et la durée sont variables. Ces crises alternent avec des périodes de rémission, plus ou moins longues (de quelques semaines à plusieurs années).
Chez 15 à 20 % des personnes subissant une première poussée de la maladie, celle-ci cesse de se manifester après la première remission. Ils n’auront aucune récidive.
Quelles sont les complications de la maladie de Crohn ?
Les principales complications de la maladie de Crohn sont les suivantes :
- Abcès — Poche de pus dans une cavité tissulaire ;
- Anémie — Les pertes de sang dans les selles peuvent entraîner une carence en fer ou en vitamine B12 ;
- Perte osseuse — Les personnes atteintes de maladies inflammatoires de l’intestin (MICI) voient souvent leur taux de vitamine D baisser. Cette carence peut entraîner une perte osseuse (ostéopénie ou arthrose), aggravée par la prise de stéroïdes ;
- Obstruction intestinale — La maladie de Crohn affecte l’épaisseur de la paroi intestinale. Avec le temps, certaines parties de l’intestin peuvent cicatriser et rétrécir, risquant ainsi de bloquer le flux de la digestion ;
- Fissures — Déchirures dans la muqueuse de l’anus qui peuvent provoquer des douleurs et des saignements (surtout pendant la défécation) ;
- Fistule — Les fistules ano-rectales sont des sortes de conduits anormaux entre le canal anal et la peau, causés par une inflammation ;
- Risque accru de cancer du côlon — Une inflammation persistante du côlon peut entraîner une dysplasie du côlon (cellules anormales ou précancéreuses) et un cancer du côlon ;
- Malabsorption et malnutrition — Cela comprend une carence en vitamines et en minéraux – en particulier, l’inflammation de l’intestin grêle peut diminuer l’absorption du fer et de la vitamine B12 ;
- Perforation de l’intestin — L’inflammation chronique peut affaiblir la paroi intestinale au point de faire un trou, avec risque de déversement du contenu gastro-intestinal et septicémie ;
- Sténose — Rétrécissement de l’intestin, résultant d’une inflammation chronique ;
- Colectasie — Dilatation toxique du côlon ;
- Ulcères — L’inflammation chronique peut entraîner des plaies ouvertes (ulcères) n’importe où dans le tube digestif – de la bouche à l’anus.
Quelles sont les causes de la maladie de Crohn ?
À ceux qui se demandent comment attrape-t-on la maladie de Crohn? Les causes exactes de la maladie de Crohn ne sont pas encore connues. Le régime alimentaire et le stress étaient autrefois incriminés, mais les scientifiques estiment aujourd’hui qu’il s’agit uniquement de facteurs aggravants.
On sait néanmoins que la maladie de Crohn est liée à une interaction entre les trois éléments suivants :
- une réponse inappropriée du système immunitaire : chez les personnes atteintes d’une maladie inflammatoire de l’intestin (MICI), comme Crohn, le système immunitaire réagit anormalement aux bactéries habituellement présentes dans le tube digestif. Cela pourrait être dû à un déséquilibre de la flore intestinale, ou à une infection par un virus ou une bactérie extérieure. Résultat : il y a inflammation de la paroi intestinale ;
- une prédisposition génétique : certains gènes sont associés à un plus grand risque de développer la maladie de Crohn. Cependant, la génétique ne permet pas de prévoir précisément si la maladie va se manifester ;
- des facteurs environnementaux : ils constituent un facteur déclenchant de la maladie, jouant un rôle de catalyseur de la réaction du système immunitaire.
Quels sont les facteurs de risque de la maladie de Crohn ?
Les facteurs de risque de la maladie de Crohn sont principalement :
- l’âge : la maladie peut se déclarer à n’importe quel âge, mais elle est généralement diagnostiquée chez des personnes d’environ 30 ans ;
- l’ethnicité : cette MICI est plus fréquente chez certains groupes ethniques, notamment les personnes à peau blanche et les Juifs issus des pays d’Europe de l’Est. Son incidence augmente néanmoins aussi chez les Afro-Américains ;
- l’hérédité : environ 15 à 20 % des personnes atteintes de Crohn ont au moins un membre de leur famille également affecté par ce trouble ;
- le tabagisme : c’est le principal facteur de risque environnemental reconnu par la communauté scientifique. La cigarette accroît non seulement les risques, mais aussi la sévérité de la maladie ;
- certains médicaments : les anti-inflammatoires non stéroïdiens [AINS], comme l’ibuprofène (Advil…), ou encore l’aspirine peuvent entraîner une inflammation intestinale et ainsi aggraver la maladie de Crohn.
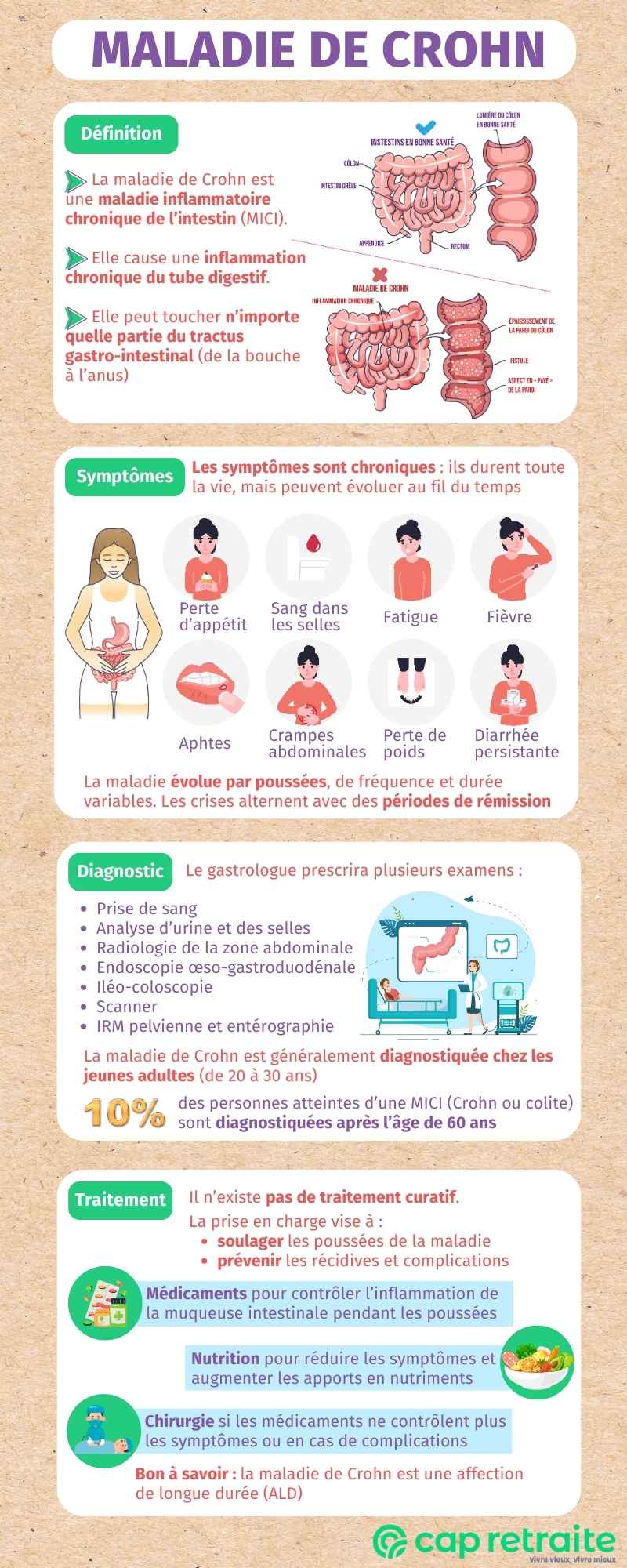
Comment est diagnostiquée la maladie de Crohn ?
La maladie de Crohn est diagnostiquée grâce à plusieurs examens, une analyse de vos antécédents médicaux et un interrogatoire sur vos symptômes.
Le diagnostic peut être long à poser. Non seulement les symptômes varient d’une personne à l’autre, mais en outre, ils ressemblent à ceux d’autres troubles, comme la colite ulcéreuse ou le côlon irritable.
Votre médecin traitant ou votre hépato-gastro-entérologue cherchera à effectuer un diagnostic différentiel, c’est-à-dire à écarter d’autres causes de vos symptômes.
L’examen clinique et l’interrogatoire
Votre médecin traitant commencera généralement par un examen physique. Il vous posera des questions sur vos symptômes et sur votre santé en général. Il vous interrogera également sur votre régime, vos antécédents familiaux et votre mode de vie quotidienne.
Les analyses de laboratoire
Les premiers examens sont généralement des tests sanguins, ainsi que des analyses d’urine et des selles. Ils permettent de rechercher des :
- anémies (causées par une hémorragie ou une malabsorption),
- carences en vitamines ou minéraux,
- signes d’infection ou d’inflammation,
- bactéries (dans les selles).
Imagerie médicale
Ces examens visent à obtenir des clichés des différentes parties de votre corps pour obtenir un tableau plus clair de votre état. Ils permettent de « voir à l’intérieur » de votre tube digestif. Le médecin peut ainsi détecter des zones d’activité de la maladie ou des complications éventuelles.
Entre autres tests d’imagerie pouvant être utilisés pour le diagnostic de Crohn :
- Radiologie de la zone abdominale : elle permet de détecter une sténose, une dilatation, une perforation ou une autre anomalie des intestins ;
- Endoscopie œso-gastroduodénale : elle sert à examiner le tube digestif de haut en bas, en insérant une petite caméra montée sur un tube éclairé dans la bouche, en passant par l’œsophage et l’estomac, jusqu’au duodénum (première partie de l’intestin grêle).
- L’endoscopie peut aussi être effectuée avec une capsule avalée par le patient et contenant une minuscule caméra. Les photos sont envoyées par radio à un récepteur. Puis la capsule est évacuée avec les selles, entière ou dissoute ;
- Échographie endoscopique : une échographie peut être effectuée avec l’endoscopie pour créer des images d’organes difficilement accessibles, comme le pancréas ;
- Iléo-coloscopie : elle permet d’examiner le rectum, le côlon et la partie terminale de l’intestin grêle, en insérant un tube muni d’une caméra à partir de l’anus ;
- Tomodensitométrie (CT-scan) : elle vise à obtenir des images en coupe transversale de l’intestin ou des images de tissus externes invisibles avec les autres tests ;
- Imagerie par résonance magnétique (IRM) : elle sert à observer des tissus mous avec un contraste plus élevé que le CT-scan ;
- L’IRM pelvienne vise à évaluer les fistules autour de la région anale.
- L’entérographie par IRM permet d’étudier l’intestin grêle.
La maladie de Crohn est généralement diagnostiquée chez les jeunes adultes (de 20 à 30 ans). Elle peut toutefois aussi être détectée au grand âge. En effet, 10 % des personnes atteintes d’une MICI (Crohn ou RCH) ont été diagnostiquées après l’âge de 60 ans (Enquête AFA seniors, 2016).
Comment la maladie de Crohn est-elle soignée ?
Le traitement de la maladie de Crohn peut combiner plusieurs stratégiques thérapeutiques. Le but : soulager les symptômes et vous permettre de continuer à mener une vie normale. Il n’y a pas de traitement standard adapté à tous les patients.
Le médecin adaptera votre traitement en fonction de votre situation. Pour les personnes âgées, il fera particulièrement attention aux interactions médicamenteuses, en raison des pathologies associées.
Le traitement vise à :
- soulager les poussées de la maladie : traitement d’attaque contre les symptômes ;
- prévenir les récidives et complications : traitement d’entretien, au long court.
Médicaments
Les médicaments prescrits pour traiter la maladie de Crohn visent à contrôler et supprimer l’inflammation de la muqueuse intestinale pendant les poussées. Ils soulagent les symptômes communs (diarrhée, fièvre, douleurs…) et permettent à la muqueuse de guérir.
Les principaux médicaments utilisés pour soigner Crohn sont les suivants :
- 5-ASA (pour acide 5-aminosalicylique) : administrés par voie orale ou rectale, les aminosalicylés ont une action anti-inflamatoire sur la paroi intestinale ;
- antibiotiques : ils sont prescrits en cas d’infections et ont une action modérée pour les patients dont le côlon ou l’anus sont touchés par l’inflammation ;
- biomédicaments : ils agissent sur le système immunitaire, pour bloquer l’activité de protéines causant l’inflammation (cytokines) ;
- corticoïdes (corticostéroïdes) : ils affectent la capacité de l’organisme à initier et à maintenir un processus inflammatoire, en gardant le système immunitaire sous contrôle. Bien qu’efficaces pour les poussées à court terme, ils ne sont pas recommandés pour une utilisation à long terme ;
- immunosuppresseurs : ils modifient l’activité du système immunitaire pour l’empêcher de provoquer une inflammation continue. Ils sont indiqués pour les patients ne répondant pas aux corticoïdes. En revanche, ils présentent des risques pour les personnes âgées.
Régime et nutrition
La maladie de Crohn n’est pas causée par une mauvaise alimentation. Mais, elle réduit souvent l’appétit. Certains symptômes, comme la diarrhée, entraînent une malabsorption des protéines, des graisses, des glucides, de l’eau et des minéraux.
Adopter de bonnes habitudes alimentaires permet de réduire les symptômes et augmenter les apports en nutriments. Un diététicien peut aider le patient à adapter son régime.
Chirurgie
Une intervention chirurgicale peut être nécessaire lorsque les médicaments ne contrôlent plus les symptômes ou en cas de complications (fistule, fissure, obstruction intestinale).
Il s’agit généralement de retirer une partie affectée de l’intestin (résection) et de reconnecter les deux bouts de l’intestin épargné (anastomose).
Le recours à la chirurgie est beaucoup plus rare chez les personnes diagnostiquées après l’âge de 60 ans.
Bon à savoir : la maladie de Crohn est une affection de longue durée (ALD). Tous les soins et traitements sont pris en charge à 100 % par l’Assurance maladie.
Avec une bonne prise en charge, l’espérance de vie des personnes atteintes de la maladie de Crohn est normale.
Questions fréquentes
Peut-on mourir de la maladie de Crohn ?
La maladie de Crohn elle-même n’est pas fatale. Néanmoins, elle peut entraîner de graves complications, selon son étendue et l’endroit où elle se manifeste. Ces complications (voir plus haut) peuvent entraîner la mort, si elles ne sont pas traitées rapidement.
Comment attrape-t-on la maladie de Crohn ?
La maladie de Crohn n’est pas une maladie contagieuse. On ne l’attrape pas, autant que la science sache actuellement. Il s’agit d’une inflammation provoquée par un concours de facteurs (réaction du système immunitaire, prédisposition génétique et facteurs extérieurs). Voir « les causes de la maladie de Crohn » plus haut.
Quelle est la différence entre la maladie de Crohn et la colite ulcéreuse ?
La maladie de Crohn et la colite ulcéreuse (rectocolite hémorragique) peuvent toutes deux entraîner une inflammation persistante du tube digestif. Il existe néanmoins des différences entre ces deux MICI.
Maladie de Crohn | Colite ulcéreuse |
|---|---|
|
|
Quelle est la différence entre la maladie de Crohn et le syndrome du côlon irritable ?
Il ne faut pas confondre les maladies inflammatoires chroniques de l’intestin (MICI) – comme la maladie de Crohn ou la rectocolite hémorragique – avec le syndrome de l’intestin irritable (SII).
Le syndrome du côlon irritable (ou colopathie fonctionnelle) est un trouble qui affecte les contractions musculaires de l’intestin. À la différence de la maladie de Crohn, il ne se caractérise pas par une inflammation intestinale.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.

Réagissez, posez une question…

Bonjour, je mange peu .Pour autant toujours une constipation catastrophiques (pas d autres solutions que laxatifs bien souvent)Que faire ?
Bonjour
Je vous remercie pour votre commentaire.
Même si vous mangez peu, buvez beaucoup d’eau, bougez un peu chaque jour et privilégiez fibres, pruneaux et aliments fermentés avant d’utiliser les laxatifs.
Bonne journée.
Amandine
Est-ce que la maladie de chron es cancéreuse
Bonjour
Je vous remercie pour votre commentaire.
la maladie de Crohn n’est pas cancéreuse ; consultez un gastro-entérologue pour plus d’informations.
Bonne journée.
Amandine
Bonjour. Je suis camerounais, atteints de la maladie de Crohn depuis l’âge de 10 ans, mais diagnostiquée en 2023 par le Médecin.
Dans notre pays il n’existe pas de mécanisme d’accompagnement des MICI et vu mon état aggravant et l’absence des moyens, je sollicite votre aide multiformes.
Je vous en prie aidez-moi à être de nouveau debout.
Merci
Bonjour,
Merci de votre commentaire.
Je vous recommande de contacter des associations internationales comme Crohn & Colitis Foundation ou des ONG médicales pour obtenir un soutien adapté
Bonne journée,
Amandine.