La diverticulite est un trouble gastro-intestinal relativement fréquent au grand âge. Tour d’horizon des symptômes, causes et traitements d’une pathologie du côlon susceptible d’entraîner des complications.
Qu’est-ce que la diverticulite ?
La diverticulite du sigmoïde est un trouble digestif fréquent affectant le côlon sigmoïde (ou colon pelvien), c’est-à-dire la partie gauche du côlon, reliée au rectum. Souvent appelée simplement diverticulite, cette pathologie est causée par l’infection ou l’inflammation de petites hernies muqueuses, les diverticules.
Les diverticules sont des petites poches ou protrusions se formant sur la paroi de l’appareil digestif, le plus souvent dans le segment sigmoïde du gros intestin. On peut également les trouver dans l’œsophage, l’estomac ou l’intestin grêle. La présence de ces diverticules dans le tube digestif est appelée une diverticulose. Cet état est asymptomatique. C’est l’infection ou l’inflammation d’un ou plusieurs diverticules qui est à l’origine de la maladie diverticulaire, ou diverticulite, et donc des symptômes.
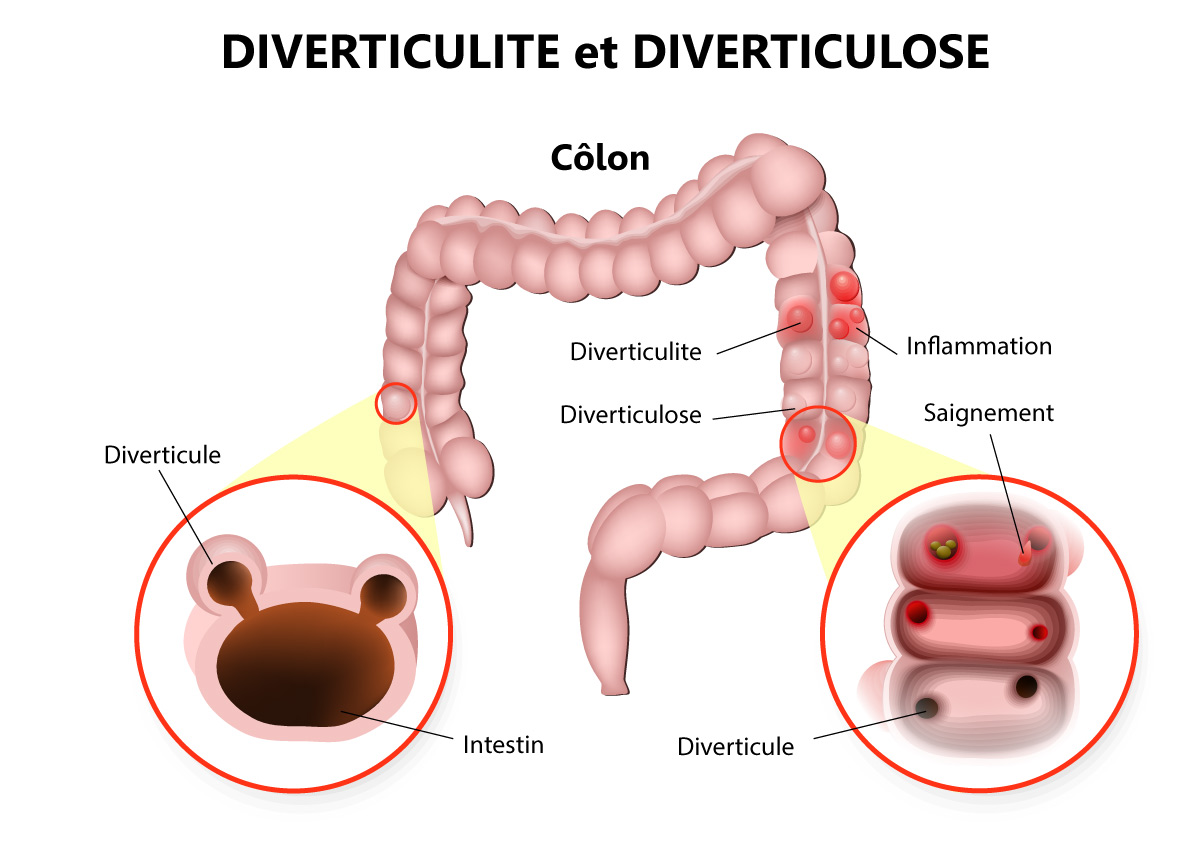
Quels sont les symptômes de la diverticulite ?
Les symptômes de la diverticulite et leur intensité varient d’une personne à l’autre. Ils peuvent apparaître subitement ou se développer sur plusieurs jours.
Les signes de la diverticulite du côlon sont en général les suivants :
- douleur abdominale, en général du côté gauche inférieur de l’abdomen,
- ballonnements,
- nausée,
- vomissements,
- constipation ou diarrhée,
- fièvre.
Il est recommandé de consulter votre médecin traitant si ces symptômes sont constants ou de forte intensité.
Quelles sont les causes de la diverticulite ?
Les diverticules se forment en général sur les zones fragiles de la paroi du côlon. Leur fréquence augmente donc avec l’âge, car l’appareil digestif vieillit. La stagnation des résidus fécaux ou d’aliments partiellement digérés dans l’intestin peut causer leur inflammation, à l’origine de la diverticulite. Néanmoins, seulement une personne sur cinq présentant une diverticulose du côlon développe cette pathologie.
Il n’existe pas de cause spécifique de la diverticulite colique : elle est due à une combinaison de facteurs génétiques et environnementaux.
Quels sont les facteurs de risque de la diverticulite ?
Les facteurs de risque de la diverticulite sont communs à nombre des troubles digestifs des seniors :
- âge : l’incidence de la diverticulite augmente avec l’âge. La diverticulose colique touche environ un tiers des personnes âgées de plus de 60 ans et près des deux tiers des plus de 80 ans ;
- régime alimentaire pauvre en fibres ;
- mode de vie sédentaire : le manque d’exercice physique favorise l’apparition de la diverticulite ;
- tabagisme ;
- médication : stéroïdes, médicaments anti-inflammatoires non stéroïdiens (AINS)…
Comment prévenir la diverticulite ?
Pour prévenir la diverticulite, il est donc important d’agir sur les facteurs de risques environnementaux. Une mode de vie sain permet d’ailleurs de se protéger des autres troubles gastro-intestinaux fréquents au grand âge
- faire du sport ;
- adopter une alimentation équilibrée, riche en fibres ;
- boire beaucoup pour permettre aux fibres de faire leur travail sans provoquer de constipation.
Évitez également le recours aux médicaments sans ordonnance ou consultez votre médecin traitant pour vérifier qu’ils ne présentent pas de risques pour vous.
Comment est diagnostiquée la diverticulite ?
Le diagnostic de la diverticulite comprend un interrogatoire médical : votre médecin traitant vous interrogera sur :
- vos antécédents médicaux,
- les médicaments que vous prenez et
- les symptômes que vous éprouvez.
Il effectuera ensuite un examen physique pour vérifier si votre ventre est ballonné ou sensible au toucher.
Le médecin traitant peut vous orienter vers un gastro-entérologue afin d’effectuer un bilan plus approfondi et exclure d’autres maladies (infection urinaire, maladie inflammatoire chronique de l’intestin, colites…).
Les examens que vous serez amené à faire comprennent notamment :
- un scanner abdomino-pelvien (tomodensitométrie avec produit de contraste), une échographie de l’abdomen ou une radiographie abdominale pour obtenir des images de système digestif ;
- une coproculture, examen bactériologique des selles, pour détecter d’éventuelles infections causées par des bactéries, en cas de diarrhée ;
- une analyse d’urine (ECBU) pour vérifier les infections urinaires,
- une prise de sang pour vérifier les signes d’inflammation, d’anémie, de problèmes rénaux ou hépatiques
- un examen pelvien pour exclure les problèmes gynécologiques chez les femmes…
Le bilan permettra aussi de déterminer la sévérité de la diverticulite et de rechercher des complications.
Quelles sont les complications ?
Plus de 75 % des cas de diverticulite sont des formes simples et peuvent être traités à domicile. Mais, parfois la diverticulite s’accompagne de complications. Ces complications peuvent inclure :
- abcès : poche infectée remplie de pus ;
- fistule : connexion entre le côlon sigmoïde et le vagin ou la vessie ;
- sténose : rétrécissement de l’intestin ;
- perforation intestinale ou péritonite : déchirure ou trou dans la paroi intestinale risquant de laisser le contenu du côlon de s’infiltrer la cavité abdominale, provoquant une inflammation et une infection. Il s’agit d’une urgence médicale ;
- hémorragie digestive.
Comment la diverticulite est-elle soignée ?
Le traitement de la diverticulite dépend de la gravité des symptômes et de la présence ou non d’une complication.
Diverticulite simple
Le traitement d’une diverticulite simple ne nécessite pas d’hospitalisation. Il comprend en général :
- un traitement antibiotique (ciprofloxacine ou métronidazole),
- un régime hydrique (boire beaucoup),
- un régime sans résidus (aliments ne laissant pas de résidus dans le côlon, donc sans fibres),
- la prise de médicaments analgésiques pour soulager les douleurs.
Après le traitement, vous pouvez reprendre une alimentation riche en fibres pour prévenir les récidives.
Diverticulite compliquée
En cas de complication, une hospitalisation peut s’avérer nécessaire. La prise en charge comprendra alors :
- une antibiothérapie intraveineuse,
- l’insertion d’un drain pour vider le pus de l’abcès, le cas échéant.
Un traitement chirurgical est souvent préconisé en cas de complication et de récidives, résistant au traitement antibiotique et au changement de régime alimentaire.
Les principales interventions chirurgicales utilisées dans le traitement de la diverticulite sont :
- résection : ablation des portions infectées du côlon, par laparoscopie ou chirurgie ouverte.
- résection avec colostomie: ablation des portions infectées du côlon, les segments sains étant ensuite recousus entre eux.
Questions fréquentes
Quels aliments peuvent déclencher une crise de diverticulite ?
Aucun aliment spécifique n’a été mis en cause dans l’apparition d’une crise de diverticulite.
Autrefois, les médecins conseillaient aux personnes présentant une diverticulose d’éviter les noix, graines et pop-corn. Ces aliments étaient considérés comme susceptibles de se loger dans un diverticule et d’entraîner une inflammation. Une étude de 2008 (Strate et coll.) montre que ces aliments n’augmentent pas le risque de diverticulose ou de complications diverticulaires. En cas de crise aiguë, il est néanmoins recommandé d’éviter ces aliments quelque temps.
Que manger lorsqu’on souffre de diverticulite du côlon ?
Si vous souffrez de diverticulite colique, adoptez un régime riche en fibres et veillez à bien vous hydrater.
Les fibres ramollissent les selles et aident à prévenir la constipation. Elles peuvent également contribuer à réduire la pression sur les parois du côlon. Résultat : un meilleur équilibre de la flore intestinale et une diminution des crises de diverticulite.
Il est notamment recommandé de remplacer les produits raffinés (pain, céréales, pâtes alimentaires et pâtisserie à base de farine blanche et céréales raffinées) par leurs alternatives complètes.
Les aliments riches en fibres recommandés en cas de diverticulose sigmoïdienne sont les suivants :
- Haricots et légumineuses ;
- Son, pain de blé entier et céréales à grains entiers comme la farine d’avoine ;
- Féculents complets ;
- Riz brun et sauvage ;
- Fruits comme les pommes, les bananes et les poires ;
- Fruits secs, comme les dattes, les pruneaux et les figues ;
- Légumes tels que le brocoli, les choux de Bruxelles, les carottes, le maïs et la courge ;
- Pâtes alimentaires de blé complet.
Si votre régime alimentaire est plutôt pauvre en fibres actuellement, ajoutez les fibres progressivement. Le but : éviter les douleurs abdominales et ballonnements. En présence de diverticules dans le côlon, votre alimentation devrait comporter 25 à 30 g de fibres par jour. Buvez au moins 8 verres de liquides par jour et faites de l’activité physique.
Quel régime adopter lors d’une crise de diverticulite ?
- En cas de crise de diverticulite, adoptez un régime liquide strict (pas d’aliments solides, ni jus avec de la pulpe). Vous pouvez consommer ce qui suit :
- Bouillon ;
- Jus clairs comme la pomme, la canneberge et le raisin. (Éviter le jus d’orange) ;
- Gelée.
- Votre médecin vous indiquera quand passer à un régime semi-liquide et réintroduire des aliments solides pauvres en fibres :
- Fruits en conserve ou cuits sans pépins ni peau, comme la compote de pommes ;
- Légumes en conserve ou bien cuits sans pépins ni peau ;
- Produits laitiers comme le fromage, le lait et le yaourt ;
- Œufs ;
- Céréales à faible teneur en fibres ;
- Viande hachée ou tendre et bien cuite.
- Pâtes alimentaires
- Pain blanc et riz blanc
- Lorsque les symptômes aigus s’améliorent, généralement après deux à quatre jours, réintroduisez progressivement des aliments riches en fibres : 5 à 15 g par jour.
- Puis retournez à votre régime riche en fibres, lorsque les symptômes ont complètement disparu.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.

Réagissez, posez une question…

J’ai une diverticulose non compliquée depuis quelques semaines. Je ne peux plus manger de légumes et fruits car diarrhées. Que faire pour retrouver un transit normal. Je bois 2 litres d’eau par jour.
Bonjour
Je vous remercie pour votre commentaire.
En cas de diverticulose avec diarrhée, il est conseillé de consulter un professionnel de santé pour adapter l’alimentation et le traitement.
Bonne journée.
Amandine
Bonjour,
J’ai 58 ans,je suis a ma deuxième crise.
Est-ce que cette maladie est à vie .
On m’a dit qu’une fois qu’on en fait une. d’autres suivront
Bonjour
Je vous remercie pour votre commentaire.
La diverticulose peut rester silencieuse ou entraîner des crises récidivantes, mais l’évolution varie selon chaque personne.
Bonne journee.
Amandine